ĐẠI CƯƠNG
Ung thư đại trực tràng (UTĐTT) là loại ung thư thường gặp đứng hàng thứ 3, và là nguyên nhân tử vong do ung thư đứng hàng thứ 2 ở Mỹ. Tuy nhiên, nếu được phát hiện sớm, tỉ lệ điều trị khỏi sẽ cao.
KHỞI PHÁT
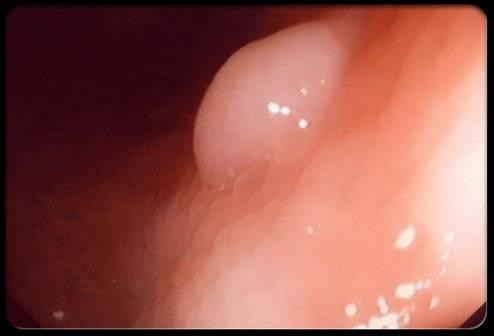
UTĐTT thường khởi phát từ những polyps – là các khối tân sinh lành tính phát triển trên bề mặt niêm mạc đại tràng. 2 loại polyps ở ruột thường gặp nhất là các polyps tuyến (adenomas) và polyps tăng sản. Chúng phát triển khi có sự nhầm lẫn trong cách thức tăng trưởng và sửa chữa niêm mạc đại tràng của các tế bào. Đa số polyps thường lành tính, tuy nhiên một số có tiềm năng hóa ung thư. Cắt bỏ sớm cácpolyps này sẽ giúp đề phòng UTĐTT.
Hình 1. Polyp đại tràng
CÁC YẾU TỐ NGUY CƠ
Không kiểm soát được
Nguy cơ UTĐTT tùy thuộc vào các yếu tố di truyền và lối sống. Các yếu tố nguy cơ ngoài tầm kiểm soát bao gồm:
- Tuổi – đa số bệnh nhân đều lớn hơn 50 tuổi.
- Có polyps đại trực tràng hoặc bệnh viêm loét đại tràng (inflammatory bowel disease=IBD)
- Tiền sử gia đình UTĐTT
- Tiền sử ung thư buồng trứng hoặc ung thư vú
Kiểm soát được
- Khẩu phần ăn nhiều thịt đỏ, đã chế biến hoặc nấu nướng quá kỹ Thừa cân (nhiều mỡ ở vùng eo lưng)
- Ít luyện tập thể lực
- Hút thuốc lá, uống rượu
TRIỆU CHỨNG VÀ DẤU HIỆU BÁO ĐỘNG
UTĐTT thường không có triệu chứng báo động sớm. Do đó việc tầm soát rất quan trọng. Ung thư sẽ được điều trị khỏi nếu sớm phát hiện. Khi bệnh đã tiến triển, người bệnh có thể thấy có máu trong phân, đau bụng, thay đổi thói quen của ruột (như táo bón hoặc tiêu chảy), sụt cân không giải thích được, hoặc mệt mỏi. Vào thời điểm các triệu chứng này xuất hiện, khối ung thư đã khá lớn và việc điều trị sẽ trở nên khó khăn.
TẦM SOÁT UNG THƯ ĐẠI TRÀNG
Do UTĐTT rất kín đáo, việc tầm soát sẽ là yếu tố then chốt để phát hiện. Tầm soát bắt đầu từ tuổi 50.Nên nội soi đại tràng mỗi 10 năm một lần. Nội soi dùng một camera rất nhỏ để quan sát toàn bộ đại tràng và trực tràng. Nội soi không những giúp phát hiện sớm khối u, mà còn có tác dụng dự phòng UTĐTT bằng cách cắt bỏ các polyps.
CẬN LÂM SÀNG
Chụp đại tràng cản quang
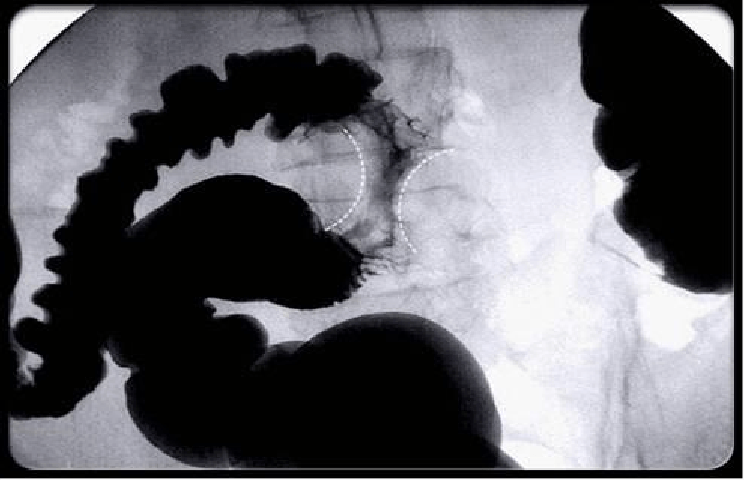
Chụp Xquang đại tràng – dùng chất cản quang là barium – giúp bác sĩ quan sát lòng đại tràng và trực tràng, để phát hiện các polyps, khối u, và những thay đổi về cấu trúc của ruột. Trong hình là một khối u hình “lõi táo” làm hẹp lòng đại tràng. Tương tự nội soi đại tràng ảo, tất cả những bất thường nào xuất hiện trên phim X-quang đều phải được theo dõi và đánh giá lại bằng nội soi đại tràng quy ước.
Hình 2. Hình ảnh “lõi táo” (ung thư đại tràng) trên phim Xquang đại tràng
Nội soi đại trực tràng sinh thiết
Nếu xét nghiệm cho thấy khả năng có khối u, bước kế tiếp là thực hiện sinh thiết.Trong lúc nội soi đại tràng, bác sĩ sẽ cắt bỏ polyp và lấy mẫu mô ở bất kỳ phần đại tràng nào có bề ngoài bất thường. Phần mô này sẽ được quan sát dưới kính hiển vi để xác định xem có ung thư hay không.
PHÂN GIAI ĐOẠN UNG THƯ ĐẠI TRỰC TRÀNG
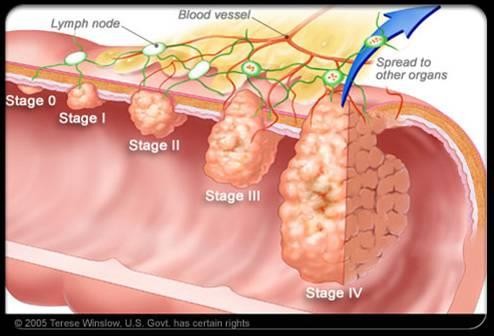
Ung thư khi phát hiện, phải được “phân giai đoạn,” để xem mức độ lan rộng của khối u ra sao. Kích thước khối u không nhất thiết phải tương ứng với giai đoạn.Phân giai đoạn còn giúp bác sĩ xác định phương thức điều trị phù hợp nhất cho người bệnh.
- Giai đoạn I – Ung thư còn khu trú ở lòng đại tràng hoặc trực tràng
- Giai đoạn II – Ung thư đã lan đến lớp cơ của thành đại tràng hoặc trực tràng
- Giai đoạn III – Ung thư đã lan đến một hoặc nhiều hạch lymphô tại chỗ
- Giai đoạn IV – Ung thư đã lan đến các cơ quan bộ phận khác của cơ thể, như gan, phổi hoặc xương.
Hình 3. Các giai đoạn của ung thư đại trực tràng
TỈ LỆ SỐNG CÒN CỦA UNG THƯ ĐẠI TRỰC TRÀNG
Khả năng hồi phục tùy thuộc vào giai đoạn của ung thư, giai đoạn càng cao thì ung thư càng nặng. Tỉ lệ sống còn sau 5 năm biểu hiện cho số phần trăm bệnh nhân còn sống ít nhất 5 năm sau khi đã được chẩn đoán ung thư.
Ung thư giai đoạn I có tỉ lệ sống còn sau 5 năm là 93%. Tỉ lệ này giảm xuống chỉ còn 8% đối với ung thư giai đoạn 4.
Tỉ lệ sống sau 5 năm:
- Giai đoạn I: 90%
- Giai đoạn II: 75%
- Giai đoạn III: 50%
- Giai đoạn IV (nếu có di căn xa): 5%
Tỉ lệ tái phát 5 – 30%. Tái phát thường xảy ra trong 2 năm đầu sau phẫu thuật.Thường là tái phát tại chỗ.
PHẪU THUẬT UNG THƯ ĐẠI TRỰC TRÀNG
Ngoại trừ UTĐTT giai đoạn cuối, phẫu thuật thường được dùng để cắt bỏ khối u cùng các mô kề cận.Đối với các khối u khá lớn, có thể cần phải cắt bỏ một đoạn đại tràng và/hoặc trực tràng.Điều trị phẫu thuật có tỉ lệ khỏi bệnh rất cao ở những trường hợp UTĐTT phát hiện sớm. Khi ung thư đã lan đến gan, phổi và các cơ quan khác, phẫu thuật không thể điều trị khỏi, nhưng có thể giúp loại bỏ các khối u phụ.
Các phương pháp phẫu thuật
Phẫu thuật cắt khối u
- Phẫu thuật cắt khối u là loại phẫu thuật bảo tồn trực tràng.
- Phẫu thuật có thể thực hiện qua ngã hậu môn.
- Dành cho:
- Khối u T1, ở 1/3 dưới trực tràng. Đôi khi có thể được chỉ định cho khối u 1/3 giữa trực tràng (phẫu thuật này còn được gọi là cắt khối u trực tràng qua ngả hậu môn qua nội soi)
- U nhỏ không chiếm quá 1/3 chu vi thành trực tràng
- Độ biết hoá: tốt hay trung bình
- Có siêu âm qua nội soi và không phát hiện hạch di căn (0-12% khối u T1 có di căn hạch).
- Kết quả: tỉ lệ tái phát tại chỗ 0-40%.
Phẫu thuật cắt trước
- Còn gọi là phẫu thuật bảo tồn cơ thắt.
- Dành cho: khối u ở 2/3 trên của trực tràng( cách bờ hậu môn trên 5cm).
- Nối đại tràng với trực tràng còn lại, bằng máy nối (stapler vòng) hay bằng tay.
- Nếu mép cắt dưới sát bờ trên ống hậu môn, nối trực tràng với ống hậu môn qua ngả hậu môn.
- Biến chứng sau mổ:
- Quan trọng nhất là xì-dò miệng nối. Tỉ lệ xì dò miệng nối sau phẫu thuật bảo tồn cơ thắt khá cao: 15% (3-11% nếu miệng nối ở 1/3 giữa trực tràng, 20% nếu miệng nối ở 1/3 dưới trực tràng). Xì-dò miệng nối giữa nối bằng máy stapler hay bằng tay là như nhau.
- Các biến chứng khác: Nhiễm trùng vết mổ 15-30%, són phân, tiêu nhiều lần sau mổ, bí tiểu tạm thời, liệt dương…
Phẫu thuật u trực tràng 1/3 dưới cách bờ hậu môn < 6cm:
Hay gọi phẫu thuật cắt gian cơ thắt: dành cho U ở giai đoạn T1, T2, T3 CRM (-) được phẫu thuật theo phương pháp cắt gian cơ thắt nối đại tràng ống hậu môn. Không có di căn xa, xâm lấn tạng xung quanh, xâm lấn cơ nâng hoặc cơ thắt ngoài, biệt hóa kém, cơ thắt hậu môn yếu. Bờ hậu môn được xác định là phần thấp nhất của ống hậu môn.
Biến chứng: như biến chứng cắt trước thấp và phẫu thuật nối đại tràng ống hậu môn thường đi kèm tình trạng suy giảm chức năng hậu môn trực tràng, tuy nhiên bệnh nhân vẫn dễ dàng chấp nhận hơn là hậu môn nhân tạo vĩnh viễn. Biến chứng này cải thiện sau 3 -6 tháng tỉ lệ đi cầu giảm còn 2-3 lần là 90%. Tái phát tại chổ 6.5-15% nên cần theo dõi sau mổ.
Phẫu thuật cắt trực tràng qua ngã bụng và tầng sinh môn (phẫu thuật Miles)
- Dành cho:
- Ung thư trực tràng 1/3 dưới
- Không thể thực hiện phẫu thuật bảo tồn cơ thắt (u xâm lấn cơ thắt hay vào vùng chậu, rối loạn chức năng cơ vòng có sẵn trước phẫu thuật)
- Nội dung: cắt ngang nơi giáp giữa đại tràng xích-ma và đại tràng xuống, đóng tạm đầu dưới, đưa đầu trên ra ngoài làm hậu môn nhân tạo.
- Biến chứng:
- Chảy máu là biên chứng đáng ngại nhất, nhất là chảy máu từ đám rối tĩnh mạch trước xương cùng.
- Bí tiểu
- Liệt dương
- Tổn thương bàng quang, túi tinh, niệu đạo
Phẫu thuật đoạn chậu
Nội dung của phẫu thuật đoạn chậu: cắt bỏ trực tràng kèm theo các tạng lân cận (bàng quang, tiền liệt tuyến, tử cung, buồng trứng, thành sau âm đạo…).
Hậu môn nhân tạo
- Chỉ định:
- Tắc ruột do ung thư trực tràng, khối u còn cắt bỏ được: làm hậu môn nhân tạo đại tràng xích-ma. Sau 2 tuần tiến hành phẫu thuật triệt để.
- Khối u không thể cắt bỏ được: hậu môn nhân tạo đại tràng ngang.
Ung thư trực tràng tái phát
- Cắt khối u tại chỗ với mục đích triệt căn hay thuyên giảm
- Cắt các khối di căn biệt lập ở gan, phổi, buống trứng
- Xạ trị thuyên giảm
- Hoá trị thuyên giảm
- Hoá-xạ thuyên giảm
- Đặt stent qua chỗ hẹp qua nội soi
ĐIỀU TRỊ UNG THƯ ĐẠI TRỰC TRÀNG GIAI ĐOẠN MUỘN
UTĐTT khi đã lan đến một hoặc nhiều hạch lympho (giai đoạn III), vẫn còn có thể được chữa trị khỏi. Trị liệu lúc đó cần có sự phối hợp giữa phẫu thuật, xạ trị (trị liệu bằng tia xạ), và hóa trị (trị liệu hóa chất).
Khi ung thư tái phát sau điều trị hoặc đã di căn đến khác cơ quan khác thì việc điều trị khỏi sẽ rất khó khăn. Tuy nhiên xạ trị và hóa trị vẫn có thể giảm nhẹ các triệu chứng và giúp người bệnh sống lâu hơn.
TÀI LIỆU THAM KHẢO
Tài liệu của Mayo Clinics, Johns Hopkins, WebMD, American Cancer Society và Emedicine,Medscape