Phác đồ chẩn đoán và điều trị suy buồng trứng sớm
THƯ VIỆN MEDIPHARM
1. Đại cương
1.1. Định nghĩa
Suy buồng trứng sớm (SBS) là tình trạng mất chức năng buồng trứng ở phụ nữ dưới 40 tuổi, đặc trưng bởi vô kinh kéo dài trên 4 tháng và tăng nồng độ FSH trong máu.
1.2. Dịch tễ học
- Tỷ lệ mắc: Khoảng 1% phụ nữ dưới 40 tuổi, 0.1% dưới 30 tuổi
- Phân bố: Có thể xảy ra ở mọi lứa tuổi trước 40
- Yếu tố nguy cơ: Tiền sử gia đình, bệnh tự miễn, điều trị ung thư, phẫu thuật buồng trứng
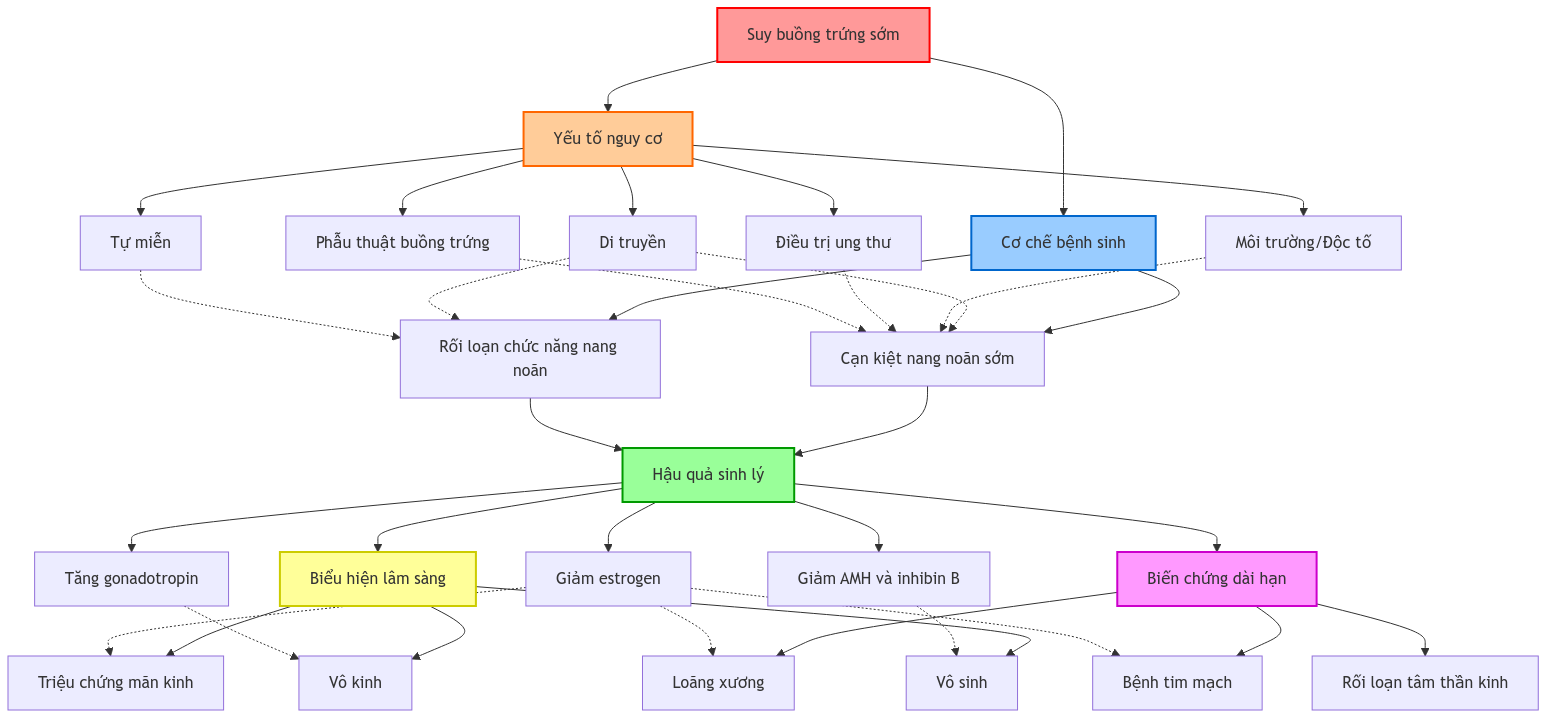
1.3. Sinh lý bệnh
SBS xảy ra do sự cạn kiệt nang noãn sớm hoặc rối loạn chức năng nang noãn. Nguyên nhân có thể do di truyền, tự miễn, nhiễm trùng, độc tố môi trường hoặc không rõ nguyên nhân.
Sơ đồ bên dưới tóm tắt cơ chế sinh lý bệnh của suy buồng trứng sớm.
1.4. Phân loại
- SBS nguyên phát: Không có kinh nguyệt tự nhiên
- SBS thứ phát: Mất kinh sau một thời gian có kinh bình thường
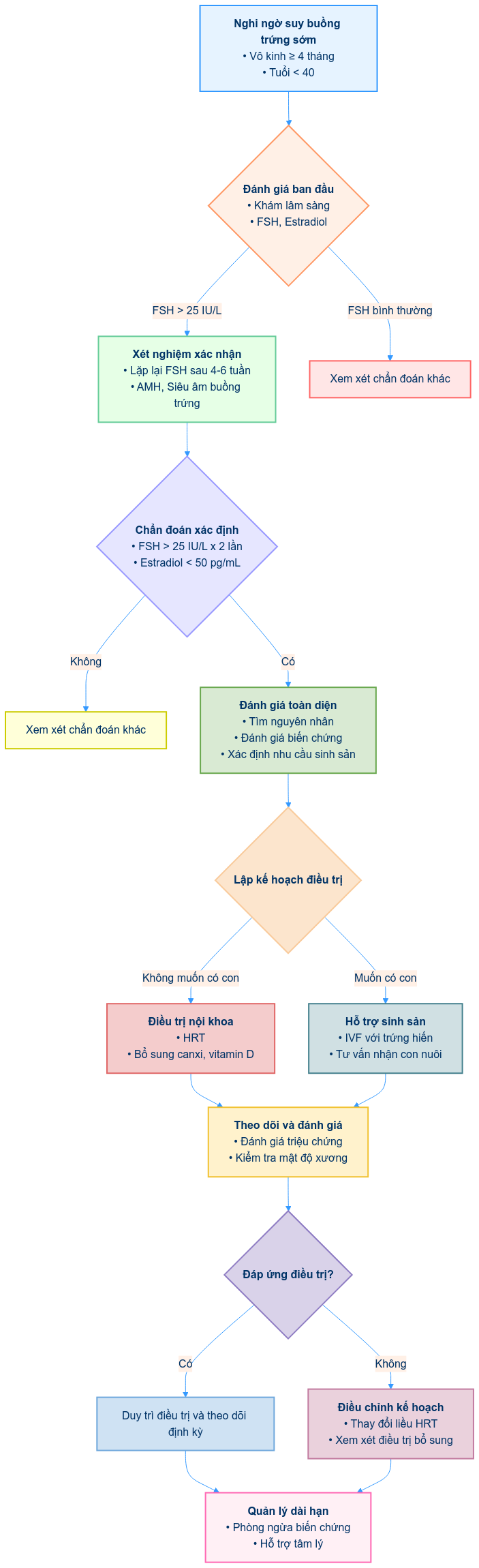
2. Chẩn đoán
2.1. Lâm sàng
- Triệu chứng: Vô kinh hoặc rối loạn kinh nguyệt, triệu chứng mãn kinh sớm, vô sinh
- Dấu hiệu: Có thể có dấu hiệu thiếu estrogen (khô âm đạo, teo niêm mạc)
2.2. Cận lâm sàng
2.2.1. Xét nghiệm máu
- FSH > 25 IU/L trong hai lần xét nghiệm cách nhau 4-6 tuần
- Estradiol < 50 pg/mL
- AMH (Anti-Mullerian Hormone) thấp
- Prolactin và TSH bình thường
2.2.2. Chẩn đoán hình ảnh
- Siêu âm phụ khoa: Đánh giá kích thước buồng trứng và số lượng nang noãn
2.2.3. Các xét nghiệm khác
- Nhiễm sắc thể đồ: Tìm bất thường nhiễm sắc thể X
- Xét nghiệm kháng thể: Tìm bệnh tự miễn liên quan
2.3. Tiêu chuẩn chẩn đoán
- Tuổi < 40
- Vô kinh ≥ 4 tháng
- FSH > 25 IU/L trong hai lần xét nghiệm cách nhau 4-6 tuần
2.4. Chẩn đoán phân biệt
- Mãn kinh sinh lý
- Suy giảm chức năng tuyến yên
- Hội chứng buồng trứng đa nang
- Rối loạn ăn uống
3. Điều trị
3.1. Nguyên tắc điều trị
- Điều trị thay thế hormone để giảm triệu chứng và ngăn ngừa biến chứng
- Hỗ trợ sinh sản nếu có nhu cầu
- Điều trị các bệnh đồng mắc và hỗ trợ tâm lý
3.2. Điều trị cụ thể
3.2.1. Điều trị không dùng thuốc
- Thay đổi lối sống: Chế độ ăn giàu canxi, vitamin D, tập thể dục đều đặn
- Hỗ trợ tâm lý
3.2.2. Điều trị nội khoa
- Liệu pháp hormone thay thế (HRT):
- Estrogen: Estradiol 1-2 mg/ngày hoặc miếng dán 50-100 μg/ngày
- Progestogen: Medroxyprogesterone acetate 5-10 mg/ngày trong 12-14 ngày/tháng (nếu còn tử cung)
- Bổ sung canxi và vitamin D: 1000-1200 mg canxi và 600-800 IU vitamin D/ngày
3.2.3. Điều trị hỗ trợ sinh sản
- Thụ tinh ống nghiệm với trứng của người hiến
- Nhận con nuôi
3.3. Điều trị theo giai đoạn bệnh
- Giai đoạn sớm: Tập trung vào HRT và hỗ trợ sinh sản nếu cần
- Giai đoạn muộn: Quản lý biến chứng dài hạn (loãng xương, bệnh tim mạch)
3.4. Theo dõi và đánh giá
- Tần suất tái khám: 3-6 tháng/lần
- Các chỉ số cần theo dõi: Triệu chứng lâm sàng, mật độ xương, lipid máu
- Đánh giá đáp ứng điều trị: Cải thiện triệu chứng, duy trì mật độ xương
4. Tiên lượng và biến chứng
4.1. Tiên lượng
Phụ thuộc vào nguyên nhân, thời điểm chẩn đoán và điều trị
4.2. Biến chứng
- Vô sinh
- Loãng xương
- Tăng nguy cơ bệnh tim mạch
- Rối loạn tâm lý
5. Phòng bệnh
- Tránh các yếu tố nguy cơ như hóa chất độc hại, hút thuốc
- Bảo tồn buồng trứng khi điều trị ung thư ở phụ nữ trẻ
6. Tư vấn cho người bệnh
- Giáo dục về bệnh và tầm quan trọng của tuân thủ điều trị
- Hỗ trợ tâm lý và tư vấn về các lựa chọn sinh sản
- Hướng dẫn lối sống lành mạnh
Tài liệu tham khảo
- European Society of Human Reproduction and Embryology (ESHRE) Guideline on management of premature ovarian insufficiency (2016)
- American College of Obstetricians and Gynecologists Committee Opinion No. 762: Prepregnancy Counseling (2019)
- De Vos M, et al. Primary ovarian insufficiency. Lancet. 2010;376(9744):911-921.