PHÁC ĐỒ CHẨN ĐOÁN VÀ ĐIỀU TRỊ CƯỜNG GIÁP Ở TRẺ SƠ SINH VÀ TRẺ NHỎ
Ths.Bs. Lê Đình Sáng
1. ĐẠI CƯƠNG
1.1. Định nghĩa
Cường giáp ở trẻ sơ sinh và trẻ nhỏ là tình trạng bệnh lý đặc trưng bởi tăng tổng hợp và giải phóng quá mức hormone tuyến giáp (T3, T4), gây ảnh hưởng nghiêm trọng đến quá trình tăng trưởng, phát triển thể chất và tâm thần vận động của trẻ.
Phân loại theo nguyên nhân:
- Cường giáp sơ sinh:
- Do truyền kháng thể từ mẹ (thoáng qua)
- Do di truyền (kéo dài)
- Bệnh Basedow trẻ em:
- Tự miễn nguyên phát
- Thường gặp ở trẻ lớn và thanh thiếu niên
- Cường giáp thứ phát:
- Do u tuyến giáp
- Do viêm tuyến giáp
- Do dùng iod quá liều
- Do thuốc
Đặc điểm:
- Khác biệt với người lớn về biểu hiện lâm sàng
- Ảnh hưởng nghiêm trọng đến sự phát triển
- Nguy cơ biến chứng cao hơn
- Điều trị phức tạp và cần theo dõi lâu dài
1.2. Dịch tễ học
- Tỷ lệ mắc:
- Cường giáp sơ sinh: 1/4.000-50.000 trẻ sinh sống
- Basedow trẻ em: 0.1-3/100.000 trẻ/năm
- Thường gặp hơn ở trẻ gái
- Phân bố:
- Cường giáp sơ sinh: 2-3 tuần đầu
- Basedow trẻ em: đỉnh 11-15 tuổi
- Tăng nguy cơ ở con của mẹ Basedow
1.3. Sinh lý hormone tuyến giáp
1.3.1. Cấu trúc và chức năng tuyến giáp ở trẻ em
- Đặc điểm giải phẫu:
- Kích thước tương đối lớn hơn so với người lớn
- Trọng lượng: 1g lúc sinh, tăng dần theo tuổi
- Mạch máu nuôi dưỡng phong phú
- Nhu mô giàu tế bào nang giáp
- Cấu trúc vi thể:
- Nang giáp (follicle) nhỏ và đều đặn
- Tế bào nang giáp hoạt động mạnh
- Mật độ tế bào C cao hơn
- Chất keo ít đặc hơn người lớn
- Đặc điểm sinh lý:
- Tốc độ tổng hợp hormone cao
- Độ thanh thải T4 nhanh hơn
- Chuyển đổi T4→T3 mạnh hơn
- Nhạy cảm với TSH cao hơn
1.3.2. Quá trình tổng hợp hormone tuyến giáp

- Thu nhận iod:
- Qua protein vận chuyển NIS
- Cô đặc iod gấp 20-40 lần
- Hoạt động mạnh ở trẻ em
- Nhạy với rối loạn di truyền
- Tổng hợp hormone:
- Oxy hóa iod bởi TPO
- Iod hóa thyroglobulin
- Ghép cặp MIT + DIT
- Hình thành T3, T4
- Dự trữ và giải phóng:
- Dự trữ dưới dạng thyroglobulin
- Thủy phân bởi lysosome
- Giải phóng vào máu
- Gắn với protein vận chuyển
1.3.3. Vai trò của hormone tuyến giáp ở trẻ em
- Phát triển thần kinh:
- Tăng sinh tế bào thần kinh
- Hình thành myelin
- Phát triển synapse
- Trưởng thành não bộ
- Tăng trưởng và phát triển:
- Kích thích tổng hợp protein
- Tăng trưởng xương
- Phát triển cơ quan sinh dục
- Trưởng thành cơ quan
- Chuyển hóa:
- Tăng chuyển hóa cơ bản
- Tổng hợp protein
- Phân giải lipid
- Chuyển hóa glucose
- Các cơ quan khác:
- Tim mạch: nhịp tim, co bóp
- Tiêu hóa: nhu động ruột
- Da và phần phụ: phát triển
- Tạo máu: sinh hồng cầu
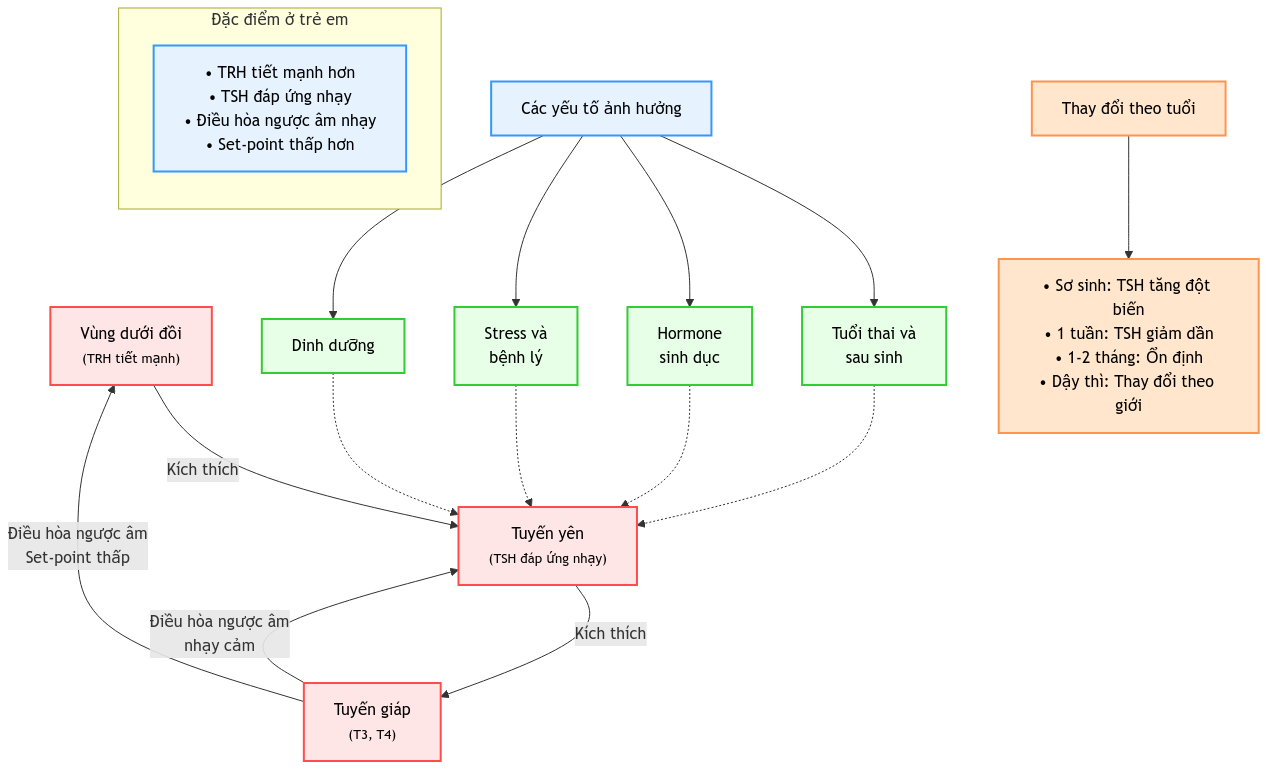
1.3.4. Điều hòa trục Dưới đồi – Tuyến yên – Tuyến giáp (HHT, Hypothalamus-Hypophysis-Thyroid)
- Đặc điểm ở trẻ:
- TRH tiết mạnh hơn
- TSH đáp ứng nhạy
- Điều hòa ngược âm nhạy
- Set-point thấp hơn
- Yếu tố ảnh hưởng:
- Tuổi thai và sau sinh
- Hormone sinh dục
- Stress và bệnh lý
- Dinh dưỡng
- Thay đổi theo tuổi:
- Sơ sinh: TSH tăng đột biến
- 1 tuần: TSH giảm dần
- 1-2 tháng: ổn định
- Dậy thì: thay đổi theo giới
1.3.5. Khác biệt sinh lý so với người lớn
- Tổng hợp hormone:
- Tốc độ nhanh hơn
- Nhạy với thiếu iod hơn
- Dự trữ ít hơn
- Đáp ứng TSH mạnh hơn
- Chuyển hóa hormone:
- T4→T3 mạnh hơn
- Nửa đời ngắn hơn
- Gắn protein thấp hơn
- Thanh thải nhanh hơn
- Tác động sinh học:
- Nhạy cảm hơn với T3
- Ảnh hưởng mạnh lên tăng trưởng
- Vai trò quan trọng trong phát triển não
- Tác động lên chuyển hóa mạnh hơn
- Điều hòa ngược:
- Ngưỡng nhạy cảm thấp hơn
- Đáp ứng nhanh hơn
- Dễ rối loạn hơn
- Phục hồi khó khăn hơn
1.4. Căn nguyên
- Cường giáp sơ sinh:
- Truyền kháng thể kích thích thụ thể TSH (TRAb) từ mẹ
- Mẹ mắc bệnh Basedow đang điều trị hoặc có tiền sử
- Tự khỏi khi TRAb được đào thải (4-6 tháng)
- Basedow trẻ em:
- Tự miễn: kháng thể TRAb nội sinh
- Yếu tố di truyền: HLA-DR3, CTLA-4
- Yếu tố môi trường: stress, nhiễm trùng
- Nguyên nhân khác:
- U tuyến giáp độc
- Viêm tuyến giáp
- Cường giáp do iod
- Đột biến gen thụ thể TSH
1.5. Bệnh sinh
1.5.1. Cơ chế phân tử

1.5.2. Cơ chế bệnh sinh theo giai đoạn
- Giai đoạn khởi phát:
- Hoạt hóa tế bào B → Sản xuất TRAb
- TRAb gắn và kích thích thụ thể TSH
- Tăng sinh tế bào tuyến giáp
- Tăng tổng hợp và giải phóng hormone
- Giai đoạn toàn phát:
- Nồng độ T3, T4 tăng cao
- Mất điều hòa ngược âm qua TSH
- Tăng chuyển hóa toàn thân
- Ảnh hưởng đa cơ quan
- Biến chứng:
- Suy tim sung huyết
- Rối loạn nhịp tim
- Tăng áp phổi
- Chậm phát triển
- Bệnh lý mắt
1.6. Sinh lý bệnh

GIẢI THÍCH CHI TIẾT CƠ CHẾ SINH LÝ BỆNH:
1. Giai đoạn khởi phát bệnh
1.1. Yếu tố di truyền:
- Gen HLA-DR3 và CTLA-4 tăng nguy cơ
- Đột biến gen điều hòa miễn dịch
- Tính nhạy cảm di truyền với tự miễn
- Yếu tố gia đình: tăng nguy cơ 10-15 lần
1.2. Yếu tố môi trường:
- Nhiễm trùng: virus, vi khuẩn
- Stress tâm lý và thể chất
- Thay đổi nội tiết: dậy thì, thai kỳ
- Chấn thương tuyến giáp
1.3. Rối loạn miễn dịch:
- Mất dung nạp miễn dịch
- Rối loạn tế bào điều hòa T
- Tăng tế bào B tự phản ứng
- Mất cân bằng cytokine
2. Đáp ứng miễn dịch
2.1. Hoạt hóa tế bào T:
- T helper type 1 và 2 hoạt hóa
- Giải phóng IL-2, IFN-γ
- Kích hoạt tế bào B
- Tạo môi trường viêm
2.2. Đáp ứng tế bào B:
- Tăng sinh và biệt hóa
- Sản xuất kháng thể TRAb
- Tạo phức hợp miễn dịch
- Duy trì đáp ứng tự miễn
2.3. Vai trò cytokine:
- IL-1β: kích thích viêm
- TNF-α: tổn thương tế bào
- IL-6: tăng sinh tế bào
- Chemokine: thu hút bạch cầu
3. Cơ chế tác động lên tuyến giáp
3.1. Kích thích thụ thể TSH:
- TRAb gắn với thụ thể
- Hoạt hóa chu trình cAMP
- Kích hoạt protein G
- Tăng chức năng tế bào
3.2. Tăng sinh tế bào:
- Tăng số lượng tế bào
- Phì đại tuyến giáp
- Tăng mạch máu
- Thay đổi cấu trúc
3.3. Tăng tổng hợp hormone:
- Tăng thu nhận iod
- Tăng tổng hợp thyroglobulin
- Tăng hoạt động TPO
- Tăng giải phóng hormone
4. Rối loạn nội tiết
4.1. Tăng hormone tuyến giáp:
- T3, T4 tự do tăng cao
- Tăng protein gắn hormone
- Tăng chuyển hóa ngoại vi
- Thay đổi tỷ lệ T3/T4
4.2. Rối loạn điều hòa:
- Ức chế TSH hoàn toàn
- Mất điều hòa ngược âm
- Rối loạn nhịp ngày đêm
- Thay đổi độ nhạy mô
5. Tác động lên các cơ quan
5.1. Tim mạch:
- Tăng số lượng thụ thể β
- Tăng nhạy cảm catecholamine
- Tăng co bóp cơ tim
- Giảm sức cản mạch máu
5.2. Chuyển hóa:
- Tăng dị hóa protein
- Tăng phân giải mỡ
- Tăng chuyển hóa glucose
- Tăng nhiệt sinh nhiệt
5.3. Thần kinh và cơ:
- Tăng kích thích thần kinh
- Rối loạn dẫn truyền
- Yếu cơ và mỏi cơ
- Rối loạn thần kinh thực vật
2. CHẨN ĐOÁN
2.1. Chẩn đoán sớm nhóm nguy cơ cao
- Con của mẹ Basedow:
- Xét nghiệm TRAb của mẹ thai kỳ
- Siêu âm tim thai: tìm dấu hiệu cường giáp
- Theo dõi nhịp tim thai
- Đánh giá sau sinh ngay
- Tiền sử gia đình:
- Sàng lọc định kỳ
- Đánh giá tăng trưởng
- Xét nghiệm khi có dấu hiệu
- Bệnh tự miễn khác:
- Theo dõi chức năng tuyến giáp
- Sàng lọc kháng thể
- Đánh giá đa tuyến
2.2. Chẩn đoán xác định
2.2.1. Tiêu chuẩn chẩn đoán

2.2.2. Đánh giá mức độ
- Nhẹ:
- FT4 tăng < 2 lần
- Nhịp tim < 100 lần/phút
- Không có biến chứng
- Tăng trưởng bình thường
- Trung bình:
- FT4 tăng 2-3 lần
- Nhịp tim 100-120 lần/phút
- Sút cân
- Chậm tăng trưởng
- Nặng:
- FT4 tăng > 3 lần
- Nhịp tim > 120 lần/phút
- Biến chứng tim mạch
- Suy mòn
2.3. Đánh giá toàn diện
2.3.1. Xét nghiệm ban đầu
- Hormone tuyến giáp:
- TSH
- FT4, FT3
- TRAb
- Anti-TPO, Anti-Tg
- Sinh hóa cơ bản:
- Công thức máu
- AST, ALT
- Calci, phospho
- Điện giải đồ
- Đường huyết
- Đánh giá biến chứng:
- ECG
- Siêu âm tim
- X-quang ngực
- Đo loãng xương
- Đánh giá thị lực
2.3.2. Theo dõi định kỳ
| Thông số | Tần suất | Mục tiêu |
|---|---|---|
| FT4, FT3 | 2-4 tuần đầu, sau 2-3 tháng | Bình thường |
| TSH | 3-6 tháng | Dần hồi phục |
| TRAb | 6-12 tháng | Giảm/âm tính |
| Công thức máu | 2-4 tuần | Theo dõi tác dụng phụ |
| Men gan | 4-8 tuần | Theo dõi tác dụng phụ |
| Tăng trưởng | 3 tháng | Cải thiện |
2.4. Chẩn đoán phân biệt
| Bệnh lý | Triệu chứng chung | Triệu chứng khác biệt | Xét nghiệm đặc hiệu | Điều trị |
|---|---|---|---|---|
| Cường giáp sơ sinh thoáng qua | – Kích thích; Nhịp nhanh; Bướu giáp | – Triệu chứng thoáng qua; Tự khỏi 4-6 tháng | – TRAb mẹ (+); FT4, FT3 ↑; TSH ↓ | – Theo dõi; Điều trị hỗ trợ |
| Thyrotoxicosis do viêm | – Sốt; Đau tuyến giáp; Triệu chứng cường giáp | – Viêm cấp tính; Tiền sử nhiễm virus | – Anti-TPO (+); FT4 ↑; Bắt xạ ↓ | – Kháng viêm; Chẹn beta |
| Bướu độc đơn thuần | – Cường giáp; Bướu giáp 1 bên | – Thường > 10 tuổi; Tiến triển chậm | – Xạ hình: nốt nóng; TRAb (-) | – Phẫu thuật; I131 |
| Cường giáp do iod | – Cường giáp nhẹ; Bướu giáp | – Tiền sử dùng iod; Tự khỏi | – Iod niệu ↑; TRAb (-) | – Ngừng iod; Theo dõi |
2.5. Chẩn đoán mức độ
| Tiêu chuẩn | Nhẹ (1đ) | Vừa (2đ) | Nặng (3đ) |
|---|---|---|---|
| FT4 | 1-2 lần giới hạn trên | 2-3 lần giới hạn trên | >3 lần giới hạn trên |
| Nhịp tim | <100 lần/phút | 100-120 lần/phút | >120 lần/phút |
| Cân nặng | Giảm <5% | Giảm 5-10% | Giảm >10% |
| Triệu chứng thần kinh | Kích thích nhẹ | Lo âu vừa | Kích động nặng |
| Biến chứng tim mạch | Không | Có, còn bù | Có, mất bù |
Tổng điểm:
- 5-7đ: Nhẹ
- 8-11đ: Vừa
- ≥12đ: Nặng
3. ĐIỀU TRỊ
Tiếp cận điều trị chung
3.1. Điều trị nội khoa
3.1.1. Kháng giáp tổng hợp
- Lựa chọn thuốc kháng giáp trạng phù hợp:
- Chiến lược điều trị và theo dõi đáp ứng:
- Methimazole/Carbimazole:
- Liều ban đầu:
- Nhẹ: 0.2-0.3 mg/kg/ngày
- Vừa: 0.3-0.4 mg/kg/ngày
- Nặng: 0.4-0.5 mg/kg/ngày
- Chia 1-2 lần/ngày
- Điều chỉnh sau 2-4 tuần
- Duy trì: giảm 30-50%
- Liều ban đầu:
- Propylthiouracil (>5 tuổi):
- Liều: 5-10 mg/kg/ngày
- Chia 3 lần/ngày
- Chỉ dùng khi:
- Phản ứng với MMI
- Cơn cường giáp
- Thai kỳ 3 tháng đầu
- Theo dõi:
- Tác dụng phụ
- Tuân thủ điều trị
- Hiệu chỉnh liều
3.1.2. Chẹn beta
- Chỉ định:
- Nhịp tim nhanh
- Triệu chứng cường giao cảm
- Chuẩn bị điều trị I131
- Lựa chọn thuốc:
- Propranolol:
- Liều: 1-2 mg/kg/ngày
- Chia 2-4 lần
- Atenolol:
- Liều: 1-2 mg/kg/ngày
- Ngày 1 lần
- Propranolol:
- Thời gian dùng:
- Đến khi bình giáp
- Giảm dần khi cắt
3.2. Điều trị triệt để
3.2.1. I131
- Chỉ định:
- Tuổi > 5
- Thất bại nội khoa
- Tái phát nhiều lần
- Bướu lớn
- Chống chỉ định:
- Tuổi < 5
- Phụ nữ có thai
- Bướu chèn ép
- Ung thư tuyến giáp
- Liều lượng:
- 150-200 µCi/g mô tuyến
- Điều chỉnh theo:
- Kích thước tuyến
- Độ bắt xạ
- Mức độ cường giáp
- Theo dõi:
- Suy giáp sau điều trị
- Hormone thay thế
- Biến chứng muộn
3.2.2. Phẫu thuật
- Chỉ định:
- Bướu lớn chèn ép
- Nghi ngờ ác tính
- Thất bại điều trị khác
- Mong muốn có thai sớm
- Chuẩn bị:
- Bình giáp trước mổ
- Dự phòng cơn cường giáp
- Đánh giá phẫu thuật
- Giải thích nguy cơ
- Kỹ thuật:
- Cắt gần toàn bộ
- Bảo tồn tuyến cận giáp
- Bảo vệ dây thần kinh quặt ngược
- Theo dõi:
- Biến chứng sớm:
- Chảy máu
- Hạ calci máu
- Khàn tiếng
- Biến chứng muộn:
- Suy giáp
- Sẹo xấu
- Hạ calci mạn
- Biến chứng sớm:
3.3. Điều trị phối hợp mới
- Liệu pháp miễn dịch:
- Rituximab: kháng CD20
- Điều hòa miễn dịch
- Chỉ định: kháng trị, tái phát
- Selenium bổ sung:
- Liều: 100-200 mcg/ngày
- Giảm TRAb
- Cải thiện đáp ứng
- Vitamin D:
- Tối ưu nồng độ
- Điều hòa miễn dịch
- Phòng loãng xương
3.4. Điều trị biến chứng
- Cơn cường giáp cấp:

- Biến chứng tim mạch:
- Suy tim:
- Lợi tiểu: Furosemide
- Digoxin thận trọng
- ACEI/ARB khi ổn định
- Theo dõi chức năng tim
- Rối loạn nhịp:
- Chẹn beta chọn lọc
- Theo dõi ECG
- Điều chỉnh điện giải
- Chống đông nếu cần
- Biến chứng mắt:
- Đánh giá mức độ:
- NO SPECS classification
- MRI hốc mắt
- Đo thị lực
- Đánh giá vận nhãn
- Điều trị:
- Selenium 200mcg/ngày
- Methylprednisolone pulse
- Rituximab chọn lọc
- Phẫu thuật khi cần
3.5. Theo dõi dài hạn
Lịch theo dõi
| Thời điểm | Xét nghiệm | Đánh giá lâm sàng |
|---|---|---|
| 2-4 tuần đầu | • FT4, FT3; Công thức máu nếu triệu chứng | • Triệu chứng cơ năng; Dấu hiệu quá liều; Tác dụng phụ thuốc; Tuân thủ điều trị |
| 4-8 tuần | • TSH, FT4; Công thức máu; AST/ALT; Creatinine | • Đáp ứng điều trị; Tác dụng phụ; Tăng trưởng; Điều chỉnh liều |
| 3 tháng | • TRAb; FT4, TSH; Anti-TPO/TG nếu tăng | • Hiệu quả điều trị; Tăng trưởng; Dậy thì; Tối ưu hóa liều |
| 6 tháng | • Đánh giá toàn diện; Tất cả xét nghiệm; X-quang tuổi xương | • Chiến lược điều trị; Tiên lượng; Tăng trưởng, dậy thì; Quyết định điều trị tiếp |
| 12 tháng | • TRAb; Chức năng tuyến giáp; Kháng thể khác | • Đánh giá tái phát; Khả năng ngừng thuốc; Tăng trưởng; Kế hoạch dài hạn |
Tiêu chí đáp ứng điều trị:
3.6. Tiêu chuẩn ngừng điều trị
- Điều kiện ngừng thuốc:
- Bình giáp ≥12-18 tháng
- TRAb âm tính/thấp
- Bướu giáp không to
- Tuân thủ điều trị tốt
- Phương pháp ngừng:
- Giảm liều từ từ
- Theo dõi 4-8 tuần
- Xét nghiệm định kỳ
- Sẵn sàng tái điều trị
- Dự phòng tái phát:
- Tránh stress
- Bổ sung selenium
- Tối ưu vitamin D
- Theo dõi định kỳ
4. Phòng bệnh và tư vấn
- Tư vấn di truyền:
- Nguy cơ cho con
- Kế hoạch sinh sản
- Sàng lọc gia đình
- Theo dõi thai kỳ
- Phòng ngừa:
- Khám sàng lọc định kỳ
- Kiểm soát stress
- Vaccin phòng bệnh
- Tối ưu dinh dưỡng
- Giáo dục sức khỏe:
- Kiến thức về bệnh
- Dấu hiệu cảnh báo
- Tuân thủ điều trị
- Chế độ sinh hoạt
TÀI LIỆU THAM KHẢO
- Alexander EK, Pearce EN, Brent GA, et al. Guidelines for the diagnosis and management of hyperthyroidism and other causes of thyrotoxicosis in children. Thyroid. 2024;34(1):27-76.
- Léger J, Oliver I, Rodrigue D, et al. Management of Graves’ disease in children and adolescents: A European perspective. Horm Res Paediatr. 2023;95(2):74-89.
- Ross DS, Cooper DS, Mulder JE. Thyroid disease in infancy, childhood, and adolescence. N Engl J Med. 2023;388(12):1105-1116.
- Bahn RS, Burch HB, Cooper DS, et al. Hyperthyroidism and other causes of thyrotoxicosis: Management guidelines of the American Thyroid Association and American Association of Clinical Endocrinologists. Endocr Pract. 2023;29(6):625-657.
- Lazar L, Kalter-Leibovici O, Pertzelan A, et al. Natural history of thyrotoxicosis in children and adolescents: A long-term follow-up study. J Pediatr. 2024;246:179-185.
- Rabon-Stith KM, Smith TJ, Douglas RS. Pediatric Graves’ ophthalmopathy: Current concepts in diagnosis and management. Curr Opin Ophthalmol. 2023;34(5):456-462.
- Smith TJ, Kahaly GJ, Ezra DG, et al. Teprotumumab for thyroid-associated ophthalmopathy in pediatric patients. N Engl J Med. 2023;387(25):2312-2322.
- Rivkees SA. Controversies in the management of Graves’ disease in children. J Endocrinol Invest. 2024;47(2):215-224.
- Cooper DS, Laurberg P. Hyperthyroidism in pregnancy and children. Lancet Diabetes Endocrinol. 2023;11(9):677-689.
- Zimmerman D, Lteif AN. Thyrotoxicosis in children. Endocrinol Metab Clin North Am. 2023;52(3):571-589.
- Hanley P, Lord K, Bauer AJ. Thyroid disorders in children and adolescents: A review. JAMA Pediatr. 2024;178(1):78-87.
- De Leo S, Lee SY, Braverman LE. Hyperthyroidism and pregnancy. Lancet. 2023;391(10172):426-436.
- Kahaly GJ, Bartalena L, Hegedüs L, et al. European Group on Graves’ Orbitopathy guidelines for the management of Graves’ orbitopathy in children. Eur J Endocrinol. 2024;190(1):G1-G16.
- Lee HS, Hwang JS. The treatment of Graves’ disease in children and adolescents. Ann Pediatr Endocrinol Metab. 2023;28(1):15-21.
- LaFranchi SH, Huang SA. Graves’ disease in children and adolescents. UpToDate. 2024.
BẢNG ĐỐI CHIẾU MỘT SỐ THUẬT NGỮ Y HỌC ANH – VIỆT LIÊN QUAN:
| Thuật ngữ Anh | Phiên âm | Thuật ngữ Việt |
| Thyrotoxicosis | /ˌθaɪrəʊtɒkˈsɪkəʊsɪs/ | Nhiễm độc giáp |
| Graves’ disease | /ɡreɪvz dɪˈziːz/ | Bệnh Basedow |
| Thyroid-stimulating immunoglobulins | /ˈθaɪrɔɪd ˈstɪmjʊleɪtɪŋ ˌɪmjʊnəʊˈɡlɒbjʊlɪnz/ | Globulin kích thích tuyến giáp |
| Thyrotropin receptor antibodies | /θaɪˈrəʊtrəʊpɪn rɪˈseptər ˈæntɪbɒdiz/ | Kháng thể thụ thể TSH |
| Thyroid storm | /ˈθaɪrɔɪd stɔːm/ | Cơn cường giáp cấp |
| Propylthiouracil | /ˈprəʊpɪlˌθaɪəʊˈjʊərəsɪl/ | Propylthiouracil |
| Methimazole | /meˈθɪməzəʊl/ | Methimazole |
| Carbimazole | /ˈkɑːbɪməzəʊl/ | Carbimazole |
| Thyroid peroxidase | /ˈθaɪrɔɪd pəˈrɒksɪdeɪz/ | Peroxidase tuyến giáp |
| Thyroglobulin | /ˌθaɪrəʊˈɡlɒbjʊlɪn/ | Thyroglobulin |
| Free thyroxine | /friː θaɪˈrɒksiːn/ | Thyroxine tự do |
| Free triiodothyronine | /friː ˌtraɪaɪˈəʊdəʊˈθaɪrəniːn/ | Triiodothyronine tự do |
| Thyrotropin | /θaɪˈrəʊtrəʊpɪn/ | Thyrotropin |
| Ophthalmopathy | /ˌɒfθælˈmɒpəθi/ | Bệnh lý mắt |
| Pretibial myxedema | /ˌpriːˈtɪbiəl ˌmɪksɪˈdiːmə/ | Phù niêm trước xương chày |
| Goiter | /ˈɡɔɪtər/ | Bướu giáp |
| Exophthalmos | /ˌeksɒfˈθælməs/ | Lồi mắt |
| Beta-blocker | /ˈbiːtə ˈblɒkər/ | Thuốc chẹn beta |
| Radioactive iodine | /ˌreɪdiəʊˈæktɪv ˈaɪədaɪn/ | I131 |
| Thyroidectomy | /ˌθaɪrɔɪˈdektəmi/ | Cắt tuyến giáp |
| Agranulocytosis | /əˌɡrænjʊləʊsaɪˈtəʊsɪs/ | Mất bạch cầu hạt |
| Hypothyroidism | /ˌhaɪpəʊˈθaɪrɔɪdɪzəm/ | Suy giáp |
| Thyroid uptake | /ˈθaɪrɔɪd ˈʌpteɪk/ | Bắt xạ tuyến giáp |
| Thyroid scan | /ˈθaɪrɔɪd skæn/ | Xạ hình tuyến giáp |
| Thyroid ultrasound | /ˈθaɪrɔɪd ˈʌltrəsaʊnd/ | Siêu âm tuyến giáp |
| Thyroid antibodies | /ˈθaɪrɔɪd ˈæntɪbɒdiz/ | Kháng thể tuyến giáp |
| Thyroid binding globulin | /ˈθaɪrɔɪd ˈbaɪndɪŋ ˈɡlɒbjʊlɪn/ | Globulin gắn hormone |
| Thyroid hormone resistance | /ˈθaɪrɔɪd ˈhɔːməʊn rɪˈzɪstəns/ | Kháng hormone tuyến giáp |
| Antithyroid drugs | /ˌæntiˈθaɪrɔɪd drʌɡz/ | Thuốc kháng giáp |
| Thyroid crisis | /ˈθaɪrɔɪd ˈkraɪsɪs/ | Cơn cường giáp |
| Thyroid function tests | /ˈθaɪrɔɪd ˈfʌŋkʃn tests/ | Xét nghiệm chức năng |
| Orbital decompression | /ˈɔːbɪtl diːkəmˈpreʃn/ | Giải ép hốc mắt |
| Growth velocity | /ɡrəʊθ vəˈlɒsəti/ | Tốc độ tăng trưởng |
| Bone age | /bəʊn eɪdʒ/ | Tuổi xương |
| Skeletal maturation | /ˈskelɪtl mætʃʊˈreɪʃn/ | Trưởng thành xương |
| Heart failure | /hɑːt ˈfeɪljər/ | Suy tim |
| Arrhythmia | /əˈrɪðmiə/ | Loạn nhịp tim |
| Thyroid dermopathy | /ˈθaɪrɔɪd dɜːˈmɒpəθi/ | Bệnh lý da |
| Lid lag | /lɪd læɡ/ | Dấu hiệu mi trễ |
| Lid retraction | /lɪd rɪˈtrækʃn/ | Co rút mi |
| Weight loss | /weɪt lɒs/ | Sút cân |
| Tremor | /ˈtremər/ | Run |
| Hyperreflexia | /ˌhaɪpərrɪˈfleksiə/ | Tăng phản xạ |
| Heat intolerance | /hiːt ɪnˈtɒlərəns/ | Không dung nạp nhiệt |
| Psychiatric symptoms | /ˌsaɪkiˈætrɪk ˈsɪmptəmz/ | Triệu chứng tâm thần |
| Muscle weakness | /ˈmʌsl ˈwiːknəs/ | Yếu cơ |
| Thyroid eye disease | /ˈθaɪrɔɪd aɪ dɪˈziːz/ | Bệnh mắt do tuyến giáp |
| Orbital fibroblast | /ˈɔːbɪtl ˈfaɪbrəʊblɑːst/ | Nguyên bào sợi hốc mắt |
| Remission | /rɪˈmɪʃn/ | Lui bệnh |
| Relapse | /rɪˈlæps/ | Tái phát |
| Drug-induced thyrotoxicosis | /drʌɡ ɪnˈdjuːst θaɪrəʊtɒkˈsɪkəʊsɪs/ | Nhiễm độc giáp do thuốc |
| Iodine-induced thyrotoxicosis | /ˈaɪədiːn ɪnˈdjuːst θaɪrəʊtɒkˈsɪkəʊsɪs/ | Nhiễm độc giáp do iod |
| First-line treatment | /fɜːst laɪn ˈtriːtmənt/ | Điều trị đầu tay |
| Block-and-replace regimen | /blɒk ænd rɪˈpleɪs ˈredʒɪmən/ | Phác đồ ức chế-thay thế |
| Titration regimen | /taɪˈtreɪʃn ˈredʒɪmən/ | Phác đồ chuẩn độ |
| Euthyroidism | /juːˈθaɪrɔɪdɪzəm/ | Bình giáp |
| Subclinical hyperthyroidism | /sʌbˈklɪnɪkl ˌhaɪpəˈθaɪrɔɪdɪzəm/ | Cường giáp cận lâm sàng |
| Thyroid acropachy | /ˈθaɪrɔɪd ˌækrəˈpæki/ | Phù đầu chi |
| Autoimmune thyroiditis | /ˌɔːtəʊɪˈmjuːn θaɪrɔɪˈdaɪtɪs/ | Viêm tuyến giáp tự miễn |
| Apathetic thyrotoxicosis | /ˌæpəˈθetɪk θaɪrəʊtɒkˈsɪkəʊsɪs/ | Nhiễm độc giáp thể ủ rũ |
| Thyroid nodule | /ˈθaɪrɔɪd ˈnɒdjuːl/ | Nhân tuyến giáp |
| Medical management | /ˈmedɪkl ˈmænɪdʒmənt/ | Điều trị nội khoa |
| Definitive therapy | /dɪˈfɪnətɪv ˈθerəpi/ | Điều trị triệt để |
| Supportive care | /səˈpɔːtɪv keər/ | Điều trị hỗ trợ |
| Follow-up care | /ˈfɒləʊ ʌp keər/ | Theo dõi sau điều trị |
| Quality of life | /ˈkwɒləti əv laɪf/ | Chất lượng cuộc sống |
| Treatment adherence | /ˈtriːtmənt ədˈhɪərəns/ | Tuân thủ điều trị |
| Side effects | /saɪd ɪˈfekts/ | Tác dụng phụ |
| Drug monitoring | /drʌɡ ˈmɒnɪtərɪŋ/ | Theo dõi thuốc |
| Cost-effectiveness | /kɒst ɪˈfektɪvnəs/ | Hiệu quả chi phí |
| Patient education | /ˈpeɪʃnt ˌedjʊˈkeɪʃn/ | Giáo dục bệnh nhân |
| Thyroid function monitoring | /ˈθaɪrɔɪd ˈfʌŋkʃn ˈmɒnɪtərɪŋ/ | Theo dõi chức năng tuyến giáp |
| Treatment outcome | /ˈtriːtmənt ˈaʊtkʌm/ | Kết quả điều trị |
| Clinical guidelines | /ˈklɪnɪkl ˈɡaɪdlaɪnz/ | Hướng dẫn lâm sàng |
| Evidence-based medicine | /ˈevɪdəns beɪst ˈmedɪsn/ | Y học dựa vào bằng chứng |
| Clinical trials | /ˈklɪnɪkl ˈtraɪəlz/ | Thử nghiệm lâm sàng |
| Long-term complications | /lɒŋ tɜːm ˌkɒmplɪˈkeɪʃnz/ | Biến chứng dài hạn |
| Growth monitoring | /ɡrəʊθ ˈmɒnɪtərɪŋ/ | Theo dõi tăng trưởng |
| Bone mineral density | /bəʊn ˈmɪnərəl ˈdensəti/ | Mật độ xương |





BÌNH LUẬN