MỤC TIÊU HỌC TẬP
Sau khi học xong bài này, học viên có khả năng:
- Biết khái niệm cơ bản về kích thước hay dùng trong catheter chụp, can thiệp động mạch vành.
- Phân biệt được catheter chụp, can thiệp động mạch vành.
- Nhận biết được hình dạng một số catheter chụp, can thiệp động mạch vành thường dùng.
- Biết cách lựa chọn catheter chụp, can thiệp động mạch vành ở các trường hơp bình thường và đặc biệt.
NỘI DUNG
I. ĐẠI CƯƠNG VỀ CATHETER CHỤP ĐỘNG MẠCH VÀNH [1]
Catheter chẩn đoán được phát triển cho chụp động mạch vành được làm từ polyetylen hoặc polyurethane với một wire bện bên trong để cho phép chuyển động lên và kiểm soát hướng(torque) và để tránh xoắn. Đường kính ngoài của catheter nằm trong khoảng từ 4F đến 8F, nhưng catheter 5F và 6F được sử dụng phổ biến nhất để chụp động mạch chẩn đoán.
Kích thước catheter được xác định bằng phép đo đường kính ngoài và thường được biểu thị bằng kích thước của Pháp (Fr).Thang đo French (viết tắt là Fr) thường được sử dụng để đo kích thước của catheter hoặc sheath, được nghĩ ra bởi một nhà sản xuất dụng cụ phẫu thuật ở Paris, Joseph-Frédéric-Benoît Charrière (1803-1876).
Kích thước French ÷ 3= đường kính catheter / sheath tính bằng milimét.
6 Fr → (6 ÷ 3) = 2 mm
9 Fr → (9 ÷ 3) = 3 mm
Trong khi đó kích thước sheath được xác định bằng phép đo đường kính trong.

1. Judkins Catheter.
Catheter Judkins trái (JL) được tạo hình để cho phép xâm nhập vào lỗ động vạch vành trái từ đường đùi với thao tác tối thiểu (Hình 1, 2).

Hình 1: Đường cong thứ nhất (mũi tên trên) và đường cong thứ hai (mũi tên dưới) của catheter Judkins trái (JL)

Hình 2: Hình dạng các đầu catheter chụp mạch vành. AL = Amplatz left; AR = Amplatz right; CAS = Castillo; CB = coronary bypass catheter; IM = internal mammary; JL = Judkins left; JR = Judkins right; LCB = left coronary bypass graft; LUM = lumen; Mod = modified; MP = multipurpose; NIH = National Institutes of Health; PIG = pigtail; RCB = right coronary bypass graft; SON = Sones.
Hình dạng catheter JL có thể được sử dụng từ đường động mạch cánh tay hoặc động mạch quay trái hoặc phải, nhưng một catheter có độ cong nhỏ hơn 0,5 cm so với yêu cầu đối với đường đùi nói chung là phù hợp hơn cho việc gắn vào mạch vành. Catheter JR được định hình để cho phép đi vào động mạch vành phải (RCA) với thao tác xoay nhẹ (theo chiều kim đồng hồ) từ bất kỳ phương pháp tiếp cận mạch máu quay hay đùi.
Lựa chọn hình dạng catheter Judkins dựa trên đặc điểm cơ thể của bệnh nhân và kích thước của gốc động mạch chủ. Động mạch vành trái (LCA) dễ dàng gắn kết với catheter JL 4.0 từ đường đùi ở hầu hết bệnh nhân, trong khi bệnh nhân bị giãn gốc động mạch chủ lên (ví dụ, trong bối cảnh hẹp động mạch chủ bẩm sinh và giãn gốc động mạch chủ) có thể cần sử dụng JL 5.0 hoặc 6.0. Ở bệnh nhân phình động mạch chủ lên, dùng nhiệt sửa đổi catheter để đạt được hình dạng JL 7.0 đến 10.0 có thể được yêu cầu để chụp động mạch thành công. Cần biết chiều dài (tính bằng cm, từ 3,5 đến 6cm) của đoạn giữa đường cong thứ nhất và thứ hai xác định kích thước đường cong của catheter Judkins (sẽ đề cập thêm trong phần catheter can thiệp). Sử dụng dạng Judkins quá nhỏ so với động mạch chủ lên thường dẫn đến việc gập lại catheter trong gốc động mạch chủ.Kỹ thuật tốt nhất để lấy catheter Judkins ra khỏi cơ thể bao gồm rút catheter vào động mạch chủ xuống và đẩy guidewire ngược lên.Khi rút catheter và guidewire đồng thời catheter sẽ thẳng ra và có thể được lấy ra khỏi cơ thể một cách an toàn mà không làm xé vị trí tiếp cận động mạch.
2. Amplatz Catheters:
Catheter Amplatz có thể được sử dụng cho phương pháp tiếp cận xương đùi hoặc cánh tay để chụp động mạch vành.

Các catheter Amplatz tạo thành một sự thay thế tuyệt vời trong các trường hợp mà catheter Judkins không thích hợp để vào động mạch vành. Có thể sử dụng catheter Amplatz L-1 hoặc L-2 cho chụp mạch vành từ phương pháp tiếp cận động mạch cánh tay hoặc quay phải. catheter Amplatz phải hiệu chỉnh (AR-1 hoặc AR-2) có thể được dùng để cài vào RCA hoặc SVG xuất phát theo chiều ngang hoặc hướng lên.
3. Các catheter khác
Các catheter khác được sử dụng cho chụp động mạch vành bao gồm catheter IMA (động mạch vú trong) trái với đầu nhọn cho phép gắn vào IMA hoặc RCA xuất phát cao. Hình dạng catheter cho phép sự tham gia của SVG bao gồm catheter đa năng và JR,Amplatz phải có chỉnh sửa, và catheter có hình dạng gậy khúc côn cầu. Các catheter được thiết kế đặc biệt để gắn vào động mạch vành từ đường quay cũng đã được đã phát triển.

Multipurpose (MP), internal mammary (IM), and left coronarybypass (LCB) catheters.
II. GIỚI THIỆU VỀ CATHETER CAN THIỆP [2]
Bên cạnh việc đảm nhiệm vai trò như một ống dẫn để phân phối thuốc cản quang và đo áp suất, một catheter can thiệp (guide catheter) “lý tưởng” cung cấp sự điều chỉnh đồng trục và hỗ trợ cho việc đi qua thiết bị và tiến tới vị trí mục tiêu. So với catheter chẩn đoán, catheter can thiệp có trục cứng hơn, đường kính lớn hơn và đầu ngắn hơn, không thon và ít góc cạnh hơn. Đầu catheter thường không thấu quang và mềm, cho phép sự tiếp cận ít sang chấn lên lỗ mạch máu. Các catheter can thiệprất đa dạng về hình dạng và kích cỡ để phù hợp với nhiều bệnh nhân và các loại tổn thương khác nhau. Sự khác biệt về giải phẫu và những chiến lược trong can thiệp cần được xem xét trong việc lựa chọn catheter can thiệp.
| Bảng 2: Các yếu tố ảnh hưởng lựa chọn catheter can thiệp | |
| TIÊU CHÍ CHÍNH | CÁC YẾU TỐ XEM XÉT |
| Sự đồng trục | Giải phẩu mạch vành – vị trí lỗ; hướng mạch máu; tổn thương khó.
Vị trí tiếp cận: – mạch đùi hay quay; trái hay phải. Hình dạng cung động mạch chủ Kích thước gốc động mạch chủ Cơ địa bệnh nhân |
| Hỗ trợ | Tổn thương khó – tổn thương can xi hóa dài; giải phẩu ngoằn nghèo; CTO.
Thiết bị – loại; kích thước; khả năng theo dõi |
Những yếu tố này bao gồm kích thước của gốc động mạch chủ, hình dạng cung động mạch chủ, giải phẫu mạch vành / mảnh ghép (vị trí lỗ và hướng mạch máu), vị trí tiếp cận (động mạch đùi hay quay, phải hay trái), cơ đia bệnh nhân và nhu cầu catheterhỗ trợ.
1. TÌM HIỂU VỀ CATHETER CAN THIỆP:
3 thành phần cơ bản (đuôi cắm, thân và đầu) của catheter can thiệp được thể hiện trong Hình 1.

Về cơ bản, catheter can thiệp bao gồm một đuôi để kết nối, một thân có kích thước, chiều dài và độ cứng thay đổi, và một đầu có lỗ tận (và đôi khi có lỗ bên) để tiêm thuốc cản quang.Hầu hết các catheter can thiệp có lớp lót Teflon (PTFE) bên trong để cung cấp bề mặt trơn láng cho các thiết bị đi qua. Lớp áo ngoài được tạo thành từ polyurethane, polyamit hoặc nhiều loại chất liệu nylon, trong đó một dây bện được tích hợp. Hình thức bện cung cấp sức mạnh cho catheter và hỗ trợ truyền mô-men xoắn. (Hình 2).

Những phát triển gần đây hướng đến các catheter phù hợp hơn với phương pháp tiếp cận động mạch quay phải, với sự kết hợp tối ưu giữa độ cứng và tính mềm dẻo, giảm đường kính ngoài trong khi duy trì đường kính trong tối đa và đầu catheter tương đối không gây sang chấn. So sánh các tính năng về cấu trúc và thiết kế của một số catheter can thiệp 6 Fr được thể hiện trong Bảng 3.

1.1 CHIỀU DÀI CATHETER
Chiều dài tiêu chuẩn của catheter can thiệp mạch vành là 100 cm. Các catheter ngắn hơn (80 – 90 cm) rất hữu ích cho các tổn thương ở đoạn xa hoặc CTO có sử dụng phương pháp tiếp cận ngược dòng. Tuy nhiên, chúng không thông dụng. Việc sử dụng catheter bóng có thân dài hơn (ví dụ: 148 cm Ryujin® Plus; Terumo Corp, Tokyo, Nhật Bản) có thể tránh được vấn đề về chiều dài trong tình huống này. Ngoài ra, một catheter can thiệp có thể được rút ngắn bằng cách loại bỏ một đoạn của phần thân gần, và kết nối lại hai đầu tận với phần thân trong được cắt từ sheath, hoặc bằng cách gắn với flared có kích thước nhỏ hơn(Lưu ý rằng việc giảm chiều dài dường như không ảnh hưởng đáng kể đến catheter hỗ trợ. Cấu hình / hình dạng kích thước, phương pháp thao tác, cấu trúc vật liệu, có nhiều khả năng hỗ trợ catheter hơn).
1.2 KÍCH THUỚC CATHETER:
Kích thước của catheter can thiệp đã giảm đáng kể từ 9 hoặc 10 Fr trong những ngày đầu của PCI (vào cuối những năm 1970 và đầu những năm 1980) xuống còn 6 Fr cho phần lớn các trường hợp PCI hiện nay.
Bảng sau liệt kê khả năng tương thích của thiết bị / phương pháp với các kích thước bên trong khác nhau của catheter can thiệp:
| Kích thước trong
(inches, mm) |
Khả năng chứa các dụng cụ hỗ trợ PCI | |
| 5 Fr
0.056 – 0.059 inch 1.42 – 1.50 mm |
– Tất cả các bóng mạch vành
– Dụng cụ nong và giá đỡ mạch máu tiêu chuẩn hiện nay – Scoreflex focused-force dilatation baloon – Bóng phủ thuốc (vd: SeQuent Please, DIOR) – Hầu hết các stent mạch vành – Absort BVS (lên đến 3mm) – Một vài catheter hút huyết khối (Vd: Phantom, Pollux, Emax, Vmax) – Rotablator burr 1.25mm – Hầu hết các catheter IVUS (Volcano Eagle Eye Platinum catheter; Terumo View IT; Boston Scientific Opticross) – Kissing balloon với profile bóng và guidewire 0.010” nhỏ hơn- slender system. – Một vài covered stent (BeGraft mọi kích cỡ, Biotronik BK Papyrus lên đến 4mm) – Một vài catheter can thiệp kéo dài (Medikit 5 Fr iWork, hệ thốngTerumo “4 trong 5” – Microcatheter mạch vành |
|
| 6 Fr
0.068 – 0.072 inch 1.73 – 1.83mm |
– Dụng cụ nong và giá đỡ mạch máu tiêu chuẩn hiện nay
– Dùng nong hầu hết sang thương bifurcation, bao gồm kissing balloon với proflie bóng nhỏ rapid – exchange – Catheter hút 6 Fr Thrombustor/ Export – Dụng cụ bảo vệ thuyên tắc – BVS (trên 3mm) – Một vài stent covered (Jostent Graftmaster, Papyrus 4.5 hoặc 5mm) – IVUS (Boston sciencific Atlantis pro, Volcano Rervolution) khi dùng với wire 0.014 – OCTcatheter(St Jude Medical Dragonfly Duo, Terumor fast view) – Rotablator burr 1.5mm – Scoring/ cutting baloons (Flextome, AngioSculpt, Lacrosse NSE) – 2 catheter bóng rapid – exchange – Catheter kéo dài 6 Fr Guideliner/ Guidezilla, hệ thống Terumo “ 5 trong 6” – 2 microcatheter Finecross/ Caravel |
|
| 7 Fr
0.078 – 0.082 inch 1.98 – 2.08 mm |
– Rotablator burr lên tới 1.75mm
– 2 catheter bóng rapid – exchange – 2 microcatheter Consair – Catheter hút Thrombuster 7Fr – 2 stent đồng thời – Catheter can thiệp kéo dài 7Fr Guideliner – Microcatheter Crusade/Twin-Pass + catheter bóng rapid-exchange cho kỹ thuật “balloon trapping” – Microcatheter Finecross/Caravel + catheter IVUS OptiCross/ViewIT/Eagle Eye Plantinum – 2 microcatheter đồng thời |
|
| 8 Fr
0.088 – 0.091 inch 2.24 – 2.30 mm |
– Rotablator burr 2.0mm và 2.15mm
– Microcatheter Consair + catheter IVUS – 2 catheter bóng OTW – Cắt mảng xơ vữa trực tiếp |
|
| Cho việc khoan cắt mảng xơ vữa, chọn catheter can thiệp có đường kính trong tối thiểu lớn hơn burr đang dùng 0.1mm (0.004 inch). Cách tốt nhất cần xem xét đường kính trong là mm thay vì inch. Mặc dù burr 1.25mm phù hợp với catheter 5Fr, tuy nhiên tốt hơn vẫn là catheter 6Fr.
Đường kính ngoài của thân IVUS Opticross 40MHz 3.15Fr (1.05mm) Atlantic Pro 40MHz 3.5Fr (1.17mm) Revolution 45MHz 3.5Fr (1.17mm) Eagle Eye Plantinum/Gold 3.5Fr (1.17mm) OCT catheter cả St Jude Medical Dragonfly Duo và Terumo Fastview có thể vừa với catheter can thiệp 5Fr, tuy nhiên để chắc chắn lượng cản quang được tráng tối ưu, catheter 6Fr được khuyên dùng. |
||
PCI với catheter can thiệp có kích thước nhỏ hơn (4 hoặc 5 Fr) ngày càng khả thi với sự sẵn có của bóng có cấu hình nhỏ hơn, hệ thống phân phối stent, guidewire 0.010”, catheter chụp nội mạch và kim phun cản quang tự động. Việc thực hiện PCI bằng hệ thống cấu hình nhỏ hơn đặc biệt quan trọng đối với đường vào động mạch quay (TRI) để giảm thiểu nguy cơ tắc động mạch quay. Mặt khác, catheter kích thước lớn hơn cho hỗ trợ tốt hơn với khả năng hiển thị được cải thiện. Chúng tạo điều kiện thuận lợi cho việc dẫn các thiết bị cồng kềnh và cho phép PCI phức tạp liên quan đến việc triển khai stent / bóng đồng thời hoặc dây dẫn IVUS trong CTO PCI. Bên cạnh tỷ lệ biến chứng mạch máu cao hơn, một nhược điểm khác của catheter có kích thước lớn hơn là khả năng ảnh hưởng đến tưới máu antegrade (biểu hiện là giảm áp lực [Hình dưới] )khi gắn vào lỗ mạch vành, do sự không khớp giữa đường kính catheter và lỗ mạch vành nhỏ

Các nguyên nhân khác của giảm áp lực bao gồm hẹp lỗ, co thắt mạch vành và catheter căn chỉnh không đồng trục. Để cải thiện tưới máu antegrade khi một catheter lớn gắn vào một lỗ mạch vành nhỏ, nên chọn catheter có lỗ bên. Chúng cũng hữu ích trong PCI có tổn thương nằm rất gần hoặc tại lỗ. Trong CTO PCI phức tạp cần catheter hỗ trợ lớn hơn và sử dụng đồng thời một số thiết bị, catheter có kích thước lớn hơn có lỗ bên có thể giảm thiểu giảm áp và nguy cơ bóc tách mạch do tiêm thuốc cản quang. Các catheter có lỗ bên tồn tại một số nhược điểm. Sự thoát chất cản quang từ các lỗ bên có thể dẫn đến sự mờ đục dưới mức tối ưu của động mạch. Tương tự như vậy, việc thoát các tác nhân tăng thiếu máu khi bolus từ các lỗ bên có thể dẫn đến việc đánh giá quá cao FFR. Khi đặt catheter có lỗ bên, nên đo FFR bằng cách tiêm truyền tĩnh mạch thuốc tăng thiếu máu.
1.3 ĐỘ CỨNG CATHETER
Độ cứng catheter can thiệp được xác định chủ yếu bởi cấu trúc vật liệu (loại polymer) và độ dày của lớp vỏ ngoài. Một thân catheter cứng hơn cung cấp sự hỗ trợ tốt hơn, khả năng đẩy mạnh hơn khi qua mạch máu ngoằn ngoèo, giữ đường cong tốt hơn cho sự gắn vào lỗ mạch máu, với sự đánh đổi của gia tăng chấn thương mạch máu. Khi thiết bị PCI trở nên nhỏ hơn và dễ theo dõi hơn, nhu cầu hỗ trợ thân catheter cứng cho việc đi qua thiết bị giảm đi. Tùy thuộc vào sự hài hòa giữa độ cứng và tính linh hoạt, catheter can thiệp có độ cứng thân khác nhau (Bảng 5).

2. CATHETER CAN THIỆP QUA ĐƯỜNG ĐỘNG MẠCH ĐÙI (TRI)
Catheter can thiệp được sử dụng phổ biến nhất cho tiếp cận đường đùi là Judkins, Amplatz và catheter hỗ trợ Extra Back-up (vd: EBU từ Medtronic, XB từ Cordis, Voda hoặc Q-Curve® từ Boston Scientific). Các catheter khácsử dụng thích hợp bao gồm catheter đa năng cho bắc cầu RCA hoặc LM xuất phát cao, catheter động mạch vú bên (IMA) cho PCI trong LIMA và bắc cầu hướng cao hoặc RCA, và catheter bắc cầu mạch vành trái và phải cho PCI SVG. Nhiều catheter được thiết kế để can thiệp qua đường động mạch đùi (TFI) cũng có thể được sử dụng để can thiệp qua đường động mạch quay (TRI).
Bảng 6 liệt kê các yếu tố chính xác định catheter can thiệp hỗ trợ.
| Kích thước catheter: catheter càng lớn càng hỗ trợ tốt hơn |
| Sự đồng trục với động mạch vành |
| Sự luồn của catheter vào trong mạch máu (“hỗ trợ chủ động”) |
| Độ uốn của catheter: hỗ trợ tối đa khi góc giữa điểm hỗ trợ sát bên và đầu gần động mạch vành là 0 độ è điểm hỗ trợ lý tưởng đối diện trực tiếp với lỗ vành |
| Đặc điểm hình học và bề mặt của điểm catheter hỗ trợ: Catheter kích thước lớn hơn khi tiếp xúc với động mạch chủ làm tăng kháng lực chống dịch chuyển, và do đó cung cấp hỗ trợ lớn hơn |
| Đặc điểm vật lý của catheter kim loại |
Các catheter (ví dụ: Amplatz) cung cấp hỗ trợ mạnh mẽ với khả năng back up tốt vào thành đối diện được cho là cung cấp “hỗ trợ thụ động”. Các catheter (ví dụ, Judkins) có thể được gắn sâu vào mạch vành bán chọn lọc hoặc có thể được điều khiển thành một cấu hình phù hợp với gốc động mạch chủ sẽ cung cấp thêm “hỗ trợ tích cực”. Trở nên phổ biến hơn trong hai thập kỷ qua là catheter (ví dụ: cấu hình dự phòng bổ sung hoặc cấu hình Voda) có khả năng cung cấp cả hỗ trợ chủ động và thụ động.
Từ đặc điểm thiết kế, các catheter có thể được phân thành hai nhóm: những nhóm có đường cong ở xa (overbent) (ví dụ: Judkins, Voda, Q-Curve, Extra Back-Up, XB) và những nhóm có đường cong ở dưới (underbent) (ví dụ: Amplatz và đa năng). Cả hai loại catheter đều có “bộ nhớ”, có xu hướng duy trì hoặc trở về cấu hình ban đầu. Các catheter loại overbent nói chung có đáp ứng tốt và có thể dự đoán được, trong khi catheter loại underbent khó thao tác hơn và có thể liên quan đến rủi ro cao hơn trong quá trình điều chỉnh catheter.
2.1 JUDKINS CATHETERS
Catheter Judkins là một trong những catheter sớm nhất được phát triển cho chụp động mạch vành.Catheter Judkins Left Curve (JL) được thiết kế với các đường cong thứ nhất (90 °), thứ hai (180 °) và thứ ba (35 °) phù hợp với giải phẫu gốc động mạch chủ, cho phép nó gắn vào lỗ thân chung mà không cần thao tác nhiều từ động mạch đùi. Chiều dài (tính bằng cm, từ 3,5 đến 6cm) của đoạn giữa đường cong thứ nhất và thứ hai xác định kích thước đường cong của catheter Judkins. Trong phần lớn bệnh nhân có cơ địa bình thường và kích thước bình thường của gốc động mạch chủ, đường cong 4 cm của JR và JL sẽ mang lại sự gắn kết mạch vành tốt. Đối với can thiệp mạch vành từ phương pháp động mạch quay / cánh tay trái, JL có đường cong thứ hai nhỏ hơn 0,5 mm so với yêu cầu đối với đường đùi thường phù hợp hơn. Catheter JR được định hình để đi vào động mạch vành phải với một lực nhỏ xoay theo chiều kim đồng hồ từ cả hai phương pháp tiếp cận động mạch đùi và động mạch quay. Một catheter Judkins có thể được thao tác cẩn thận để đặt sâu vào mạch máu để cung cấp hỗ trợ tích cực. Tuy nhiên, cần phải cẩn thận với thao tác như vậy, vì uốn cong 90 ° ở đầu catheter Judkins không tạo ra sự liên kết đồng trục hoàn hảo.

| Chọn lựa catherter Judkins | JL | JR |
| Cơ địa bình thường và gốc động mạch chủ bình thường-tiếp cận đường đùi | JL 4 | JR 4 |
| Cơ địa bình thường và gốc động mạch chủ bình thường-tiếp cận đường động mạch quay/cánh tay trái | JL 3.5 | JR 4 |
| Cơ địa bình thường và gốc động mạch chủ bình thường-tiếp cận đường động mạch quay/cánh tay phải | JL 3.5 hoặc 4 | JR 4; 4.5; 5 |
| Dãn gốc động mạch chủ – Tiếp cận đường đùi | JL 5 hoặc 6 | JR 4; 4.5 hoặc 5 |
| RCA xuất phát cao | – | JR 3; 3.5 |
| LAD và LCx lỗ xuất phát riêng | JL đường cong nhỏ hơn cho LAD; lớn hơn cho LCx | – |
2.2 AMPLATZ CATHETERS (Hình 6)
Bằng cách dựa vào thành sau và lá động mạch chủ (lá không vành cho Amplatz trái, và lá vành trái cho Amplatz phải),catheter Amplatz cung cấp hỗ trợ thụ động mạnh mẽ cho wire và thiết bị. Ngoài ra, chúng thường được sử dụng để cài vào mạch vành có vị trí “ngoài tầm” mà catheter Judkins không vươn tới được. Catheter Amplatz trái rất hữu ích khi LCX hoặc RCA thấp, và cho RCA xuất phát ở mặt trước lá vành phải. Catheter Amplatz phải rất hữu ích để cài vào SVG hoặc RCA xuất phát ngang hoặc trên cao. Các catheter Amplatz có xu hướng gắn sâu vào lỗ các mạch vành; do đó, tốt nhất nên tránh hoặc phải được sử dụng hết sức thận trọng khi có hẹp lỗ động mạch chủ. Cần hết sức thận trọng khi tháo catheter Amplatz ra khỏi lỗ mạch vành. Một thao tác đơn giản là “kéo về” trên một catheter Amplatz cài sâu (như thường được thực hiện để giải phóng catheter Judkins) có thể khiến đầu catheter bị “đắm” sâu hơn vào mạch máu, có khả năng dẫn đến bóc tách mạch máu. Trong tình huống này, catheter phải được đẩy xuống phía dưới một cách nhẹ nhàng để đầu bật ra khỏi lỗ, trước khi được xoay để loại bỏ hoàn toàn đầu ra khỏi lỗ rồi mới rút catheter.


2.3 CATHETER DỰ PHÒNG BỔ SUNG (hình 7)
Loại catheter này cung cấp sự kết hợp giữa hỗ trợ “chủ động” và “thụ động”. Đầu dài của chúng tạo thành một đường khá thẳng với trục thân chung hoặc đoạn gần RCA, với góc giữa điểm áp sát và đầu gần động mạch gần như bằng không. Điều này cung cấp sự hỗ trợ tốt đến trực tiếp đối diện với lỗ mạch vành. Đường cong thứ hai dài cung cấp một khu vực tiếp xúc lớn giữa catheter và thành động mạch chủ, tăng khả năng chống dịch chuyển và làm catherter ổn định hơn ở lỗ. Catheter dự phòng bổ sung thường được sử dụng để can thiệp mạch vành trái. Sự liên kết đồng trục của chúng với RCA ít được dự đoán hơn do sự thay đổi vị trí xuất phát và hướng của RCA. Catheter Voda (Boston Scientific) là catheter cong dự phòng bổ sung đầu tiên ở những năm 1990. Ví dụ về các catheter dự phòng bổ sung khác bao gồm EBU (Medtronic), XB (Cordis), Q-Curve và CLS® Curve (Boston Scientific). Đối với những người có cơ địa và gốc động mạch chủ bình thường, người ta thường dùng XB 3.5 hoặc EBU 3.5-3,75 để cài vào thân chung.

2.4 CATHETER ĐẶC BIỆT
Catheter can thiệp đa năng có độ uốn cong nhẹ (MPA 1 có đường cong thứ nhất 45-60 °; MPB 1 khoảng 80 °) cách đầu một khoảng. Nó hữu ích nhất khi cài trong tình huống bắc cầu hướng xuống RCA. Thỉnh thoảng, nó cũng được sử dụng để cài trong trường hợp LMCA xuất phát cao hoặc RCA xuất phát dưới thấp.
Catheter IMA (Hình 8) có đầu góc nhọn hơn (đường cong thứ nhất 80 °) so với JR, làm cho IMA dễ cài. Khi tiếp cận đường đùi, động mạch vú trong (IMA) thường được cài bằng catheter JR hoặc IMA, tùy thuộc vào hướng của IMA liên quan đến trục dài của động mạch dưới đòn. Catheter được quay ngược chiều kim đồng hồ để cài vào IMA bên trái và theo chiều kim đồng hồ cho IMA bên phải. Catheter này cũng hữu ích trong trường hợp RCA hướng lên trên.
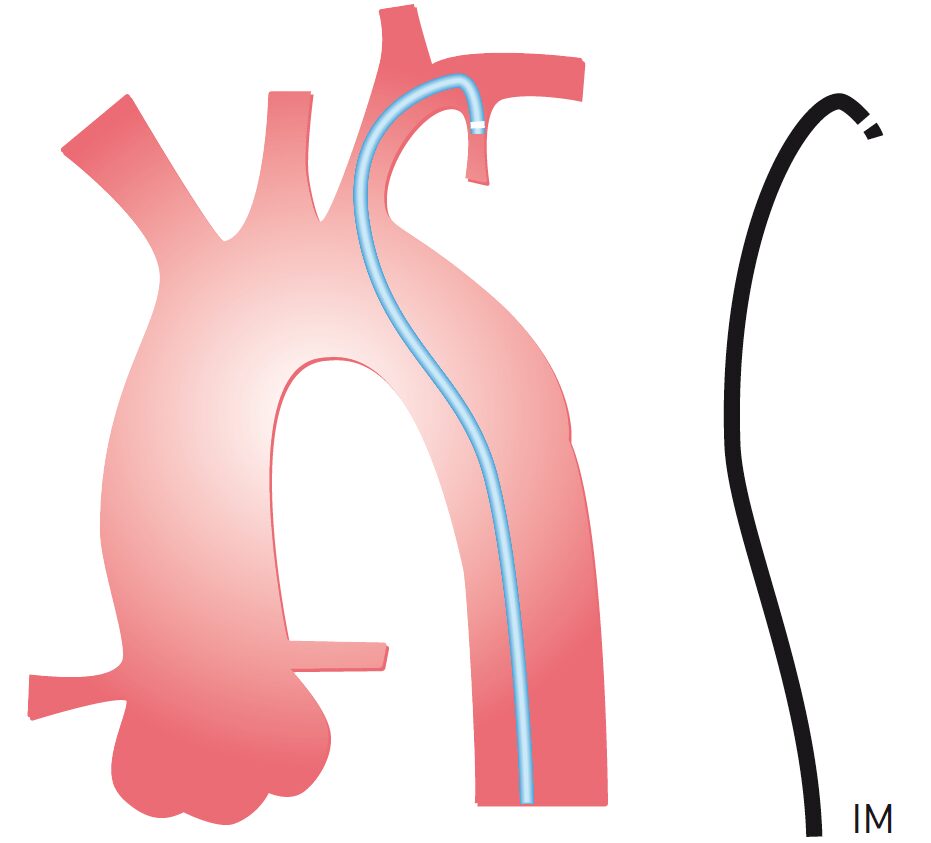
Catheter bắc cầu mạch vành trái (LCB) có tầm với cần thiết để cài vào các mảnh ghép bên trái thường cao hơn và ở bên trái của lỗ LCA.
3DRC (Catheter ba chiều bên phải) được sử dụng chủ yếu để cài vào RCA có xuất phát dưới hoặc trên. Nó có nhiều đường cong dẫn đến cấu hình ba chiều, và do đó không cần nhiều thao tác để thu hẹp động mạch vành phải như thường được thực hiện với catheter JR.
4. CATHETER CAN THIỆP CHO ĐƯỜNG ĐỘNG MẠCH QUAY (TRI)
Hầu hết sự phát triển trong catheter can thiệp trong thập kỷ qua đã được thúc đẩy bởi sự phổ biến ngày càng tăng của TRI. So với TFI, TRI làm giảm chảy máu, xuất viện sớm, giảm chi phí điều trị. Do góc tiếp cận đường quay với mạch vành /mảnh ghép bắc cầu khác với đường đùi, nhiều catheter được phát triển cho TFI không cung cấp sự tham gia và hỗ trợ đồng trục tối ưu cho TRI, đặc biệt là từ đường động mạch quay phải. Động mạch quay có kích thước nhỏ hơn với xu hướng co thắt làm giới hạn kích thước catheter có sẵn cho TRI. Do đó, cả cấu hình và đóng gói của catheter can thiệp cho TRI cần tối ưu hóa thêm.
TRI trái có thể được thực hiện bằng cách sử dụng catheter hướng dẫn tiêu chuẩn được phát triển cho TFI. Hầu hết các catheter TFI cũng có thể được sử dụng cho TRI phải, mặc dù catheterhỗ trợ thường ít hơn. Một số catheter đầu dài đã được sửa đổi (Ikari, Kimny, Power Backup, Fajadet, v.v.), chủ yếu được mô phỏng theo cấu hình catheter Voda ba đường cong, đã được phát triển cho TRI. Thận trọng khi đi catheter vào góc giữa thân cánh tay đầu và động mạch chủ lên. Những catheter này cung cấp hỗ trợ back-up tốt hơn bằng cách sử dụng thành động mạch chủ đối diện.
Khác với các yếu tố được liệt kê trong Bảng 2 cho TFI, đối với việc lựa chọn catheter TRI, các yếu tố giải phẫu bổ sung cần xem xét bao gồm vị trí xuất phát của thân cánh tay đầu từ cung động mạch chủ và độ quanh co của mạch máu dưới đòn – thân cánh tay đầu. Kích thước catheter can thiệp TRI là một xem xét quan trọng khác.
4.1 Cấu trúc và hình dạng catheter can thiệp đường quay:
Việc tiếp cận động mạch vành trái bằng đường quay, XB, EBU và Judkins vẫn được sử dụng thường xuyên mặc dù cung cấp ít hỗ trợ hướng dẫn hơn so với tiếp cận đường đùi. Khi catheter JL4 được sử dụng cho đường quay ở người có gốc động mạch chủ đứng hoặc kích thước bình thường, điểm tiếp xúc với thành đối diện sẽ dịch chuyển lên trên và dẫn đến hỗ trợ back-up ít hơn 1,6 lần so với hỗ trợ mà nó cung cấp khi được sử dụng qua đường đùi.Do đó, đối với đường quay sử dụng catheter Judkins vào động mạch vành phải, nên giảm 0,5 cm so với phương pháp được sử dụng cho đường đùi (vd JL4 cho đường đùi sẽ là JL3.5 cho đường quay) hoặc để gắn sâu vào catheter JL4. Cả hai sẽ cung cấp hỗ trợ thành phía sau tốt hơn, nhưng vẫn ít hơn so với catheter JL được sử dụng ở đường đùi bình thường.Catheter Judkins phù hợp với các tổn thương không phức tạp hoặc hẹp thân chung khi hỗ trợ catheter tốt không quan trọng. Đối với một số nhà can thiệp mạch, các catheter dự phòng bổ sung (ví dụ: EBU, XB, Voda trái, Q-Curve) hoặc catheter đầu dài được sửa đổi cho đường quay (ví dụ: Ikari, Power Backup, Fajadet) là các ống thông dẫn đường được xem như “ngựa thồ” khi can thiệp qua đường quay. Từ cách tiếp cận động mạch quay phải, các catheter này được sự hỗ trợ back-up thêm từ xoang Valsalva (cho EBU, XB, Voda trái, Q-Curve) hoặc từ thành động mạch chủ đối diện (Ikari, Fajadet, Kimny). Đề xuất kích thước: (TFI) JL 4.0 (TRI) EBU / XB 3.5, JFL / Ikari trái 4.0; (TFI) JL 5.0 (TRI) EBU / XB 4.0 / Ikari trái 4.5. Những catheter này đi vào động mạch chủ lên đối diện với xoang vành phải. Chúng có thể được nâng cao và di chuyển về phía xoang vành trái qua guidewire 0,035″, tạo thành một vòng hình chữ J lớn trong xoang Valsalva. Guidewire sau đó được rút ra và đầu catheter được thao tác nhẹ nhàng để gắn vào động mạch vành trái. Một nhược điểm cố hữu của các catheter này là xu hướng cắm sâu vào LAD hoặc LCX khi LMCA ngắn. Đối với các tổn thương phức tạp trong LCX, một lựa chọn khác là AL 1.5 hoặc 2.0, cung cấp hỗ trợ thụ động tốt.
Khi tiếp cận động mạch vành phải qua đường quay, một lần nữa catheter JR và Amplatz phải thường được sử dụng. Mặc dù thiếu hỗ trợ dự phòng, catheter JR có kích thước tương tự khi qua đường đùi có thể được sử dụng cho các tổn thương RCA không phức tạp hoặc lỗ. Ikari phải, Fajadet phải và MAC curve (Medtronic) là các catheter đầu dài được điều chỉnh (Bảng 9) được thiết kế cho RCA đường quay, mang lại hỗ trợ back-up bằng cách sử dụng thành động mạch chủ đối diện. Cẩn thận khi thao tác để không bóc tách xoang vành hoặc lỗ RCA.

Tiếp cận động mạch vú trong qua đường quay thường được thực hiện bằng cách sử dụng ống thông IMA hoặc JR. Sự thông nối SVG hoặc mảnh ghép quay (có nguồn gốc từ động mạch chủ lên) dễ dàng hơn từ phương pháp tiếp cận đường quay trái, với các catheter tiêu chuẩn như JR, LCB, AL hoặc đa năng. Sự thông nối của chúng có thể khó khăn từ việc tiếp cận đường quay phải do nó gần chỗ xuất phát với động mạch vô danh (cánh tay đầu). Từ cách tiếp cận động mạch quay phải, có thể sử dụng catheter JR và Amplatz phải để gắn vào SVG đến động mạch vành trái. Điểm trước thông nối SVG vào động mạch vành phải bằng cách sử dụng catheter đa năng.
4.2 Cấu hình catheter can thiệp đường quay, catheter can thiệp đường quay không sheath và sheath quay mỏng (slender):
Một hạn chế chính của đường quay là hạn chế kích thước catheter can thiệp, bị giới hạn bởi đường kính động mạch quay và xu hướng co thắt của nó. Mối quan tâm chính là nguy cơ tắc động mạch quay. Một yếu tố dự báo chính của tắc động mạch quay là tỷ lệ lớn hơn của đường kính sheath với đường kính động mạch quay. Một nghiên cứu của Nhật Bản đã chứng minh rằng lòng động mạch quay nhỏ hơn sheath 7 Fr ở 29% nam giới và 60% nữ giới, và nhỏ hơn vỏ bọc 6 Fr ở 15% nam giới và 28% nữ giới. Điều này về cơ bản hạn chế kích thước sheath và catheter can thiệp xuống <6 Fr ở hầu hết bệnh nhân. Mặc dù việc sử dụng sheath hoặc catheter nhỏ hơn (ví dụ 5 Fr) có liên quan đến tỷ lệ tắc hoặc hẹp động mạch quay thấp hơn, một catheter can thiệp kích thước nhỏ hơn sẽ giảm hỗ trợ với khó khăn khi quan sát hình ảnh chụp mạch và nó hạn chế sử dụng các thiết bị hổ trợ hoặc phương pháp nhiều bóng/stent.
Tiến bộ đáng kể trong việc thu nhỏ trong toàn bộ hệ thống (gọi là “slender system”) cho phép qua đường quay làm được với các thiết bị nhỏ hơn. Điều này bao gồm sheath được cải thiện (ví dụ: Glidesheath Slender® với thành siêu mỏng từ Terumo) (Hình 9) và công nghệ guide, với guidewire đường kính nhỏ hơn (ví dụ: 0.010″) và các thiết bị cấu hình nhỏ hơn (bóng, hệ thống phân phối stent, catheter cắt huyết khối, IVUS, v.v.). Khác với guidewire 0.010″, hầu hết các sáng kiến này đã được đưa vào PCI chính thống.

Hình 9: (hình do Asahi cung cấp)
Sheath thành dày:
- Sheath truyền thống: 0.2mm
- Glidesheath Slender: 0.12mm
Glidesheath Slender “6 in 5 Fr”:
- Đường kính ngoài (OD): 2.46mm tương tự đường kính ngoài sheath 5Fr truyền thống
- Đường kính trong (ID): 2.10mmCó thể chứa catheter can thiệp 6Fr
- Tương đương đường kính trong của sheath 6Fr truyền thống
Vì do cấu trúc thành mỏng nên Glidesheath Slender chỉ dùng cho đường quay.
Đối với catheter can thiệp, một cách tiếp cận sáng tạo là sử dụng catheter không cần sheath. Điều này về cơ bản làm giảm kích thước thiết bị trong lòng động mạch quay bằng ~ 2 Fr. Một hệ thống như vậy hiện đang phổ biến được gọi là “hệ thống ảo” có kích thước tương đương sheath truyền thống. Kích thước của “hệ thống ảo” chỉ “tương đương với vết thương tại chỗ đâm” với việc sử dụng hệ thống sheath dẫn thông thường. Để đơn giản, điều này tương đương với đường kính ngoài của sheath thông thường.Phải chú ý đến cả ID (đường kính trong) và OD (đường kính ngoài) của các catheter đó. Ví dụ, catheter không sheath 7.5 Fr Eaucath (ID = 0,081 ”, OD = 2,49 mm) (Asahi Intecc, Aichi, Nhật Bản) có lòng trong tương tự như catheter can thiệp7 Fr thông thường nhưng đường kính ngoài nhỏ hơn hơn sheath 6 Fr (hệ thống 6 Fr ảo) (Hình 10).

Một catheter can thiệp không sheath 6.5 Fr Eaucath (ID = 0.070 ”, OD = 2.16 mm) có một lớp trong tương tự như catheter can thiệp 6 Fr thông thường, nhưng đường kính ngoài nhỏ hơn sheath 5 Fr (“virtual 5 Fr system”). Với cấu hình đầu vào nhỏ hơn ở đoạn xa động mạch quay, catheter can thiệp không sheath 6.5 Fr Eaucath có tỷ lệ tắc động mạch quay thường liên quan đến hệ thống 5 Fr thông thường, và nó cung cấp kích thước lòng trong và hỗ trợ của catheter can thiệp 6 Fr. Catheter không sheath 5 Fr Meito Masamune (Medikit, Nhật Bản) có OD = 1,70 mm, chỉ lớn hơn OD của sheath dẫn thông thường Medikit 3 Fr (OD = 1,60 mm). Hệ thống 3 Fr ảo này (OD = 1,70 mm) có đặc tính hiệu suất tương đương với catheter can thiệp thông thường 5 Fr với OD kết hợp 2,25 mm (catheter can thiệp 5 Fr trong sheath 5 Fr). Những catheter can thiệp không sheath này có lớp phủ bề mặt ưa nước để tạo điều kiện cho catheter di động trong động mạch quay, nhằm giảm sự khó chịu của bệnh nhân và co thắt động mạch.
TÀI LIỆU THAM KHẢO
[1] Jeffrey J. Popma, Scott Kinlay, and Deepak L. Bhatt (2015). Coronary Arteriography and Intracoronary Imaging. Braunwald’s Heart Disease, tenth edition, Elsevier Saunder, Philadenphia, 397 – 398.
[2] Soo Teik Lim, Tian Hai Koh (2018). Guide catheters and wires. The PCR-EAPCI Textbook – Percutaneous interventional cardiovascular medicine.
Câu hỏi lượng giá:
1. Về catheter chụp mạch vành: (chọn câu đúng)
a. Catheter 6F có đường kính ngoài là 3mm
b. Catheter 6F có đường kính trong là 2mm
c. Sheath 6F có dường kính ngoài là 2mm
d. a, b, c đều sai
e. a, b, c đều đúng
2. Về catheter chụp mạch vành:(chọn câu đúng)
a. JL có một đường cong
b. JR có 2 đường cong
c. Sử dụng dạng Judkins quá nhỏ so với động mạch chủ lên thường dẫn đến việc gập lại catheter trong gốc động mạch chủ
d. Có thể rút catheter dễ dàng ra khỏi mạch máu mà không cần dùng guidewire
e. a, b, c, d đều đúng
3. Về catheter can thiệp mạch vành: (chọn câu đúng)
a. Chiều dài tiêu chuẩn của catheter can thiệp mạch vành là 100 cm
b. Ngày nay, kích thước của catheter can thiệp càng ngày càng tăng
c. Catheter 5F có thể chứa 2 microcatheter đồng thời
d. Catheter kích thước lớn không ảnh hưởng đến tưới máu mạch vành
e. a, b, c, d đều đúng
4. Về catheter can thiệp mạch vành: (chọn câu đúng)
a. Catheter càng cứng càng khó qua mạch máu ngoằn ngoèo
b. catheter loại overderbent khó thao tác hơn và có thể liên quan đến rủi ro cao hơn trong quá trình điều chỉnh catheter.
c. Kích thước catheter: catheter càng lớn càng hỗ trợ kém hơn
d. a, b, c đều sai
e. a, b, c đều đúng
5. Về catheter can thiệp mạch vành: (chọn câu đúng)
a. Độ uốn của catheter: hỗ trợ tối đa khi góc giữa điểm hỗ trợ sát bên và đầu gần động mạch vành là 0 độ
b. Catheter kích thước lớn hơn khi tiếp xúc với động mạch chủ làm tăng kháng lực chống dịch chuyển, và do đó cung cấp hỗ trợ lớn hơn
c. Chiều dài (tính bằng cm, từ 3,5 đến 6cm) của đoạn giữa đường cong thứ nhất và thứ hai xác định kích thước đường cong của catheter Judkins
d. a, b, c đều đúng
e. a, b, c đều sai
BÌNH LUẬN