1. ĐẠI CƯƠNG:
Đau sau phẫu thuật là sự phối hợp của các cảm giác khó chịu về mặt giác quan, cảm xúc và tâm thần kết hợp với các phản ứng tự động, nội tiết, và biến dưỡng, tâm lý và hành vi đáp ứng với tổn thương ngoại khoa. Phân loại đau khác nhau có thể được định nghĩa tùy thuộc vào mức độ kịp thời, nguyên nhân và cảm nhận về đau.
– Đau cấp: là dấu hiệu báo động bảo vệ.
– Đau mạn: tiến triển từ 3-6 tháng, là dấu hiệu phá hủy cả về thể xác và tâm thần.
Đau cấp nếu không điều trị đủ hiệu quả sẽ tiến triển đến hội chứng đau mạn tính.
2. TÁC HẠI CỦA ĐAU:
– Đau gây ra cảm giác khó chịu, sợ hãi, ảnh hưởng quan trọng tới tâm lý, đời sống xã hội và sự phục hồi của người bệnh.
– Đau gây ra hàng loạt các rối loạn: tăng stress của cơ thể, rối loạn nội tiết, chuyển hóa, hô hấp, tuần hoàn, chậm quá trình hồi phục sau phẫu thuật.
– Làm tăng nguy cơ trở thành đau mạn tính sẽ phải chịu suốt đời dù vết mổ đã lành hoàn toàn.
– Đau sau mổ có thể gây ra các biến chứng sớm và nguy hiểm như tăng huyết áp, loạn nhịp tim, thiếu máu cơ tim, xẹp phổi, viêm phổi, suy hô hấp, tăng đông, thuyên tắc phổi, thuyên tắc mạch sâu, táo bón, liệt ruột, ức chế giấc ngủ, rối loạn do stress sau chấn thương…
3. ĐÁNH GIÁ ĐAU SAU MỔ:
3.1. Mức Độ Đau:
– Mức độ đau tuỳ thuộc vào nhiều yếu tố.
– Thay đổi theo từng cá nhân, không liên quan đến loại phẫu thuật:
+ 15% số BN không đau hoặc đau rất ít.
+ 15 % BN có cảm giác đau rất nhiều, ngay cả khi đã điều trị giảm đau chuẩn.
– Cần có các thang điểm để đánh giá đau. EVA và EVS là các thang điểm đon giản và dễ thực hiện nhất.
– Theo loại và vị trí phẫu thuật:
+ Mức độ đau phẫu thuật ngực và bụng trên > phẫu thuật bụng dưới > phẫu thuật ngoại biên.
3.2. Thời Gian Đau:
– Cường độ đau sau phẫu thuật giảm dần theo thời gian.
– Thời gian đau trung bình của các loại phẫu thuật:
+ Phẫu thuật ngực: 4 ngày.
+ Phẫu thuật bụng trên: 3 ngày.
+ Phẫu thuật bụng dưới: 2 ngày.
+ Phẫu thuật ngoại biên: 1 ngày.
– Việc ngăn ngừa sự xuất hiện và lặp lại cơn đau rất quan trọng:
+ Giảm đau hệ thống.
+ Sử dụng trong mổ những thuốc giảm đau tác dụng kéo dài.
+ Giảm đau bằng gây tê vùng.
3.3. Một Số Thang Điểm Đánh Giá Đau:
3.3.1. Thang Điểm EVA (Echelle Visuelle Analogique):
– Hiện nay thường được sử dụng.
– Dụng cụ đánh giá gồm 1 thước đo gồm: một mặt không đánh thang điểm sẽ quay về phía BN, mặt kia được chia đều từ 0 đến 100, sẽ hướng về thầy thuốc. Bệnh nhân sẽ dùng con chạy để chỉ mức độ đau (được đánh giá từ không đau đến rất đau). Thầy thuốc sẽ kiểm tra để cho điểm đau trên mặt thước có chia độ.
3.3.2. Thang Điểm Đau Đơn Giản EVS (Echelle Verbale Simple):
+ 0 = Không đau.
+ 1 = Đau ít.
+ 2 = Đau vừa.
+ 3 = Đau nhiều.
+ 4 = Đau dữ dội.
– Điều trị đau khi EVA > 30 và/hoặc EVS > 2.
4. CÁC PHƯƠNG PHÁP ĐIỀU TRỊ ĐAU:
4.1. SƠ ĐỒ LỰA CHỌN THUỐC ĐIỀU TRỊ ĐAU:
– Quy tắc giảm đau sau mổ có thể phối hợp nhiều phương pháp như giảm đau toàn thể (morphine hay nonmorphine) với gây tê vùng (Gây tê trục thần kinh hay gây tê ngoại biên). Tùy từng bệnh nhân mà người bác sĩ đánh giá giữa lợi ích và nguy cơ của từng phương thức điều trị để đưa ra phương pháp tốt nhất. Ở phạm vi bài này chúng tôi chỉ đề cập tới những phương pháp giảm đau toàn thân.
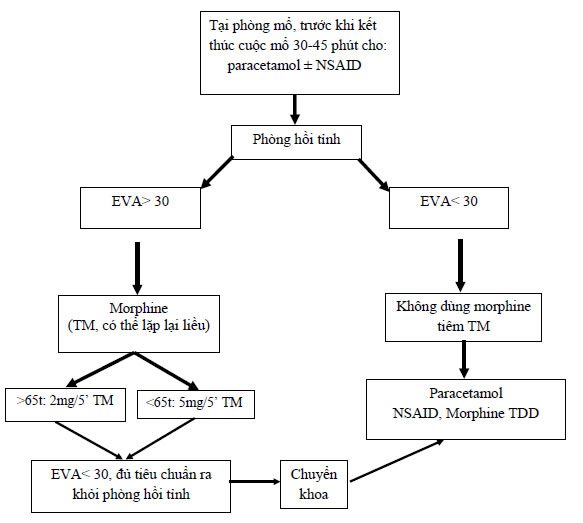
Sơ đồ: lựa chọn thuốc giảm đau.
4.2. BẬC THANG GIẢM ĐAU:
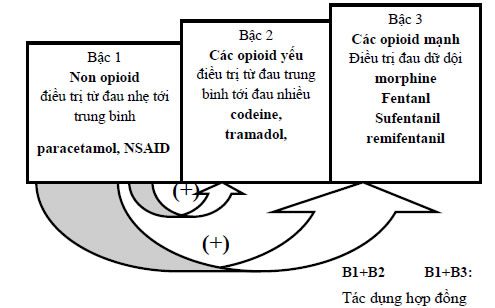
4.3. CÁC THUỐC GIẢM ĐAU BẬC 1:
4.3.1. Paracetamol:
– Là một dẫn suất của para-aminophenol có tác dụng giảm đau và hạ sốt giống NSAID nhưng không có tác dụng kháng viêm. Tác dụng lên hệ TKTW bằng cách ức chế men cyclooxyganase, hoạt động của các đường dẫn truyền xuống serotonergique cạnh tủy sống.
– Thuốc dùng đường uống, đặt trực tràng hay tiêm truyền tĩnh mạch.
– Chuyển hóa qua gan, thải qua thận. Quá liều thuốc có thể gây hoại tử gan.
– Liều : 500-1.000 mg/lần cách 4- 6 giờ, tối đa 4.000 mg ở người lớn.
4.3.2. KHÁNG VIÊM KHÔNG STEROIDS:
– Tác dụng kháng viêm, giảm đau, giảm kết tập tiểu cầu, hạ sốt do ức chế men cyclo-oxygenase.
– Tác dụng phụ:
❖ Không chọn lọc:
+ Ức chế men COX1 và COX2 làm ức chế việc sản xuất prostaglandin loét dạ dày, xuất huyết, thủng.
+ Ức chế kết tập tiểu cầu có hồi phục.
+ Suy thận.
❖ Ức chế COX2.
+ Biến chứng tim mạch: nhồi máu cơ tim, đột quỵ, suy tim, phù phổi.
+ Tăng huyết áp, phù.
Một số thuốc nhóm NSAID:
– Ibuprofen: 200-400 mg uống 4-6 giờ, tối đa 2.000 mg.
– Naproxen: 500 mg uống, khởi đầu 250 mg, mỗi 6-8 giờ, tối đa 1250 mg.
– Ketorolac: 15-30 mg TM hay TB mỗi 6 giờ, tối đa 150 mg ngày đầu, sau đó 120 mg.
– Celecoxib: 100-200 mg uống mỗi 12 giờ, tối đa 400 mg.
4.4. CÁC THUỐC GIẢM ĐAU BẬC 2:
– Codeine:
+ Là alkaloide của thuốc phiện có tác dụng chống ho, chống tiêu chảy. Tác dụng giảm đau yếu hơn morphine 5-6 lần.
+ Tác dụng phụ: bón, buồn nôn, ói mửa, dị ứng, co thắt phế quản, nghiện.
+ Liều: 15-60 mg uống mỗi 4 giờ, tối đa 360 mg/ngày.
– Tramadol:
+ Tác dụng giảm đau yếu hơn morphine 4 lần.
+ Tác dụng phụ: bón, buồn nôn và ói mửa.
+ Liều: 50-100 mg uống mỗi 4-6 giờ, tối đa 400 mg/ngày. Chỉnh liều từ từ: khởi đầu uống 25 mg/ngày sau đó tăng dần mỗi 25 mg trong 3 ngày cho tới 25 mg x 4 lần/ngày. Sau đó tăng 50 mg/ngày trong 3 ngày cho tới 50 mg x 4 lần/ngày.
4.5. CÁC THUỐC GIẢM ĐAU BẬC 3:
– Các thuốc nhóm morphine có tác dụng giảm đau manh nhưng lại có nhiều tác dụng phụ: táo bón, buồn nôn, nôn, buồn ngủ, ngứa chóng mặt, bí tiểu, ức chế hô hấp, ức chế miễn dịch.
Guidelines sử dung nhóm opioid đường tĩnh mạch bằng phương pháp PCA*:
| Thuốc (nồng độ) | liều | Thời gian lockout |
| Morphine (1 mg/ml) | 1 mg (0,5-3 mg) | 10 phút (5-12 phút) |
| Meperidine* (10 mg/ml) | 10 mg (5-30 mg) | 10 phút (5-12 phút) |
| Fentanyl (10 mcg/ml) | 10 mcg (10-20 mcg) | 10 phút(5-10 phút) |
* Patient-controlled analgesia.
4.6. KETAMINE VÀ CÁC THUỐC GIẢM ĐAU HỖ TRỢ KHÁC :
Ketamine:
– Tác dụng giảm đau nông, dùng đường tiêm bắp, tĩnh mạch hay ngoài màng cứng.
– Liều giảm đau 1 mg/kg, sau đó TTM 3-4 mg/giờ.
– Truyền tĩnh mạch ketamine liều thấp lúc dẫn mê 0,15-0,30 mg/kg có tác dụng giảm đau và dùng morphine ít hơn sau mổ.
– Tác dụng phụ : nói sảng, ảo giác.
Gabapentine :
– Giảm đau sau mổ, làm giảm nhu cầu tiêu thụ mophine 32%.
– Tác dụng phụ : chóng mặt, nhức đầu, ngủ gà, giảm trí nhớ, …
– Liều: 300 mg uống một lần ngày đầu tiên, sau đó 300 mg x 2 lần ngày thứ hai và 300 mg x 3 lần vào ngày thứ 3.
Dexmedetomidine, Clonidine :
– Giảm đau, giảm nhu cầu thuốc phiện, tuy nhiên thuốc có tác dụng an thần gây ngủ.
TÀI LIỆU THAM KHẢO:
1. Phác đồ , 2008, TRANG 140-141.
2. Wilton C. Levine, Clinical Anesthesia Procedures of the Massachusetts General Hospital. Edition8th, 2010, pp. 601-614.
BÌNH LUẬN