(Bài dịch) Nhồi máu cơ tim thất phải: Right Ventricular Infarction
Jonathan D. Moreno and David L. Brown. Sách “Cardiac Intensive Care”, 14, 151-159.e3
Dịch: Bs.Ths. Lê Đình Sáng
DÀN Ý NỘI DUNG
KHÁI QUÁT
Quan điểm lịch sử
Tuần hoàn vành và thất phải
Sự phụ thuộc lẫn nhau giữa các tâm thất
Biểu hiện lâm sàng
Chẩn đoán
Chẩn đoán điện tâm đồ
Đoạn ST
Sóng Q trong nhồi máu thất phải
Block nhánh
Block nhĩ thất
Rối loạn nhịp tim
Ý nghĩa tiên lượng
Siêu âm tim
Cộng hưởng từ tim mạch
Điều trị
Hồi sức thể tích
Ổn định điện học
Liệu pháp tái tưới máu
Hỗ trợ co bóp cơ tim
Thiết bị hỗ trợ thất phải
Theo dõi huyết động
Liệu pháp giãn mạch phổi
Giảm tiền gánh và hậu gánh
Biến chứng
Tiên lượng
Kết luận, Tài liệu tham khảo
Nhồi máu thất phải hiện nay được biết đến là một biến cố lâm sàng phổ biến, xảy ra ở một phần ba bệnh nhân bị nhồi máu cơ tim thành dưới.¹⁻³ Nhồi máu thất phải (RV) làm cho tiên lượng xấu hơn ở bệnh nhân bị nhồi máu cơ tim thành dưới.² Do yêu cầu về các chiến lược điều trị khác nhau trong nhồi máu cơ tim thất phải (NMTP), việc nhận biết nhanh chóng và điều trị thích hợp đòi hỏi phải hiểu biết thấu đáo về giải phẫu và sinh lý bệnh độc đáo của thất phải.
QUAN ĐIỂM LỊCH SỬ
Năm 1930, Sanders⁴ đã báo cáo mô tả lâm sàng đầu tiên về NMTP. Trong 4 thập kỷ tiếp theo, NMTP chủ yếu được chú ý trong các nghiên cứu khám nghiệm tử thi.⁵ Vào thời điểm đó, bất kỳ hội chứng sốc nào cũng được coi là kết quả của nhồi máu cơ tim.⁶,⁷ Quan điểm này được củng cố bởi bằng chứng từ các mô hình chó có màng ngoài tim mở trong đó phá hủy thất phải không liên quan đến sốc.⁸,⁹ Sự phát triển của các thủ thuật phẫu thuật bỏ qua thất phải, như các thủ thuật Glenn và Fontan, đã củng cố niềm tin rằng thất phải chủ yếu là một ống dẫn thể tích đóng góp ít vào cung lượng tim.¹⁰,¹¹
Năm 1974, Cohn và cộng sự¹² lần đầu tiên gọi sự chú ý đến NMTP như một hội chứng lâm sàng và huyết động độc đáo được đặc trưng, ở dạng cực đoan của nó, bởi sốc, tĩnh mạch cổ giãn và phổi trong. Trong 2 thập kỷ nghiên cứu chuyên sâu tiếp theo về hội chứng này, vai trò quan trọng của sự phụ thuộc lẫn nhau giữa các tâm thất thông qua màng ngoài tim và vách ngăn đã được nhận ra.¹³⁻¹⁶
Ngày nay, một cách tiếp cận hợp lý trong điều trị NMTP dựa trên hiểu biết về sinh lý bệnh của nó là có thể.
TUẦN HOÀN VÀNH VÀ THẤT PHẢI
Ở 85% bệnh nhân có tuần hoàn vành ưu thế bên phải, thất phải nhận máu nuôi gần như hoàn toàn từ động mạch vành phải (RCA), với vách ngăn và một phần thành sau được cung cấp bởi động mạch xuống sau và các thành trước và bên của thất phải được cung cấp bởi các nhánh rìa cấp của RCA.¹⁷,¹⁸ Động mạch liên thất trước (LAD) cung cấp một phần nhỏ của thành trước thất phải. Trong tuần hoàn ưu thế bên trái, động mạch mũ trái cung cấp cho động mạch xuống sau, và RCA không ưu thế cung cấp cho các nhánh rìa cấp. Nhồi máu thất phải đơn độc mà không có tổn thương thất trái có thể xảy ra khi tắc RCA không ưu thế.
Đặc điểm chụp mạch điển hình của NMTP là tắc huyết khối RCA ở đoạn gần trước chỗ xuất phát của các nhánh rìa cấp. Các nghiên cứu chụp mạch cho thấy tình trạng tưới máu của các nhánh thất phải là yếu tố quyết định của rối loạn chức năng thiếu máu cục bộ thất phải.¹⁹ Tắc RCA đoạn gần thường hạn chế tưới máu nhánh thất phải, trái ngược với tắc RCA đoạn xa.
Không phải mọi trường hợp tắc RCA đoạn gần đều dẫn đến nhồi máu thất phải.¹⁸ Sự bảo vệ tương đối này của thất phải khỏi nhồi máu được cho là do nhu cầu oxy thấp hơn, tiếp tục được tưới máu trong thì tâm thu, và sự hiện diện tiềm tàng của tuần hoàn bàng hệ từ động mạch LAD, do áp lực tâm thu thấp hơn ở bên phải, nên có khả năng cung cấp máu theo hướng thất phải hơn là ngược lại. Các tuần hoàn bàng hệ từ LAD đến thất phải chủ yếu qua động mạch dải điều hòa, một nhánh của nhánh vách đầu tiên.²⁰ Hẹp nặng hoặc tắc trước đó của động mạch LAD có thể hạn chế sự phát triển của tuần hoàn bàng hệ đến thất phải khi tắc RCA cấp tính làm tăng mức độ rối loạn chức năng thiếu máu cục bộ thất phải cấp tính.²¹
SỰ PHỤ THUỘC LẪN NHAU GIỮA CÁC TÂM THẤT
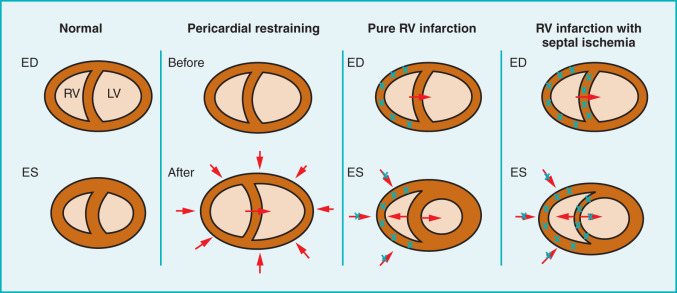
Khái niệm về sự phụ thuộc lẫn nhau giữa các tâm thất trong NMTP là trọng tâm để hiểu sinh bệnh học của tình trạng cung lượng tim thấp. Sự phụ thuộc lẫn nhau giữa các tâm thất được trung gian thông qua màng ngoài tim chung và vách ngăn chung. Vách ngăn là một thành phần không thể thiếu – cả về mặt vật lý và chức năng – đối với thất phải và ngay cả trong điều kiện sinh lý, sự co bóp của vách đóng góp vào hiệu suất thất phải.²² Trong NMTP, giãn thất phải cấp tính xảy ra.¹⁵,¹⁶,²³ Vì thất phải chia sẻ một khoang tương đối cố định với thất trái, áp lực màng ngoài tim tăng đột ngột, dẫn đến suy giảm đổ đầy thất trái. Trong các mô hình động vật có màng ngoài tim được loại bỏ, khó có thể gây hạ huyết áp với NMTP.⁸ Tuy nhiên, khi màng ngoài tim được giữ nguyên vẹn,¹⁶,²⁴ NMTP có liên quan đến hội chứng đầy đủ, như được mô tả ban đầu bởi Cohn và cộng sự.¹² Rạch màng ngoài tim dẫn đến cải thiện cung lượng tim, cân bằng áp lực và tăng áp lực tâm thu thất phải.¹⁶
Sự tăng áp lực tâm trương bên phải xảy ra trong NMTP dẫn đến đảo ngược gradient tâm trương xuyên vách từ trái sang phải bình thường.²⁵ Trên siêu âm tim, có thể thấy vách ngăn bị phẳng và lấn vào kích thước tâm trương thất trái. Trong thì tâm thu, có thể thấy vách ngăn di chuyển nghịch thường về phía thất phải, đôi khi theo kiểu piston.¹⁶
Ngoại trừ các trường hợp hiếm gặp của NMTP đơn độc,²⁶,²⁷ NMTP thường đi kèm với một mức độ nhồi máu thất trái nào đó. Sự hạn chế của màng ngoài tim và thay đổi hình dạng vách ngăn dẫn đến giảm đổ đầy thất trái; cung lượng tim giảm thêm do giảm chức năng tâm thu thất trái. Tuy nhiên, sự phát triển của hội chứng sốc với nhồi máu thất phải đơn độc²⁶ chứng minh rằng rối loạn chức năng tâm thu thất trái không cần thiết để phát triển sốc. Đánh giá siêu âm tim trong các trường hợp NMTP nặng về mặt huyết động đã xác nhận rằng sốc có thể xảy ra khi chức năng tâm thu thất trái được bảo tồn.¹⁶
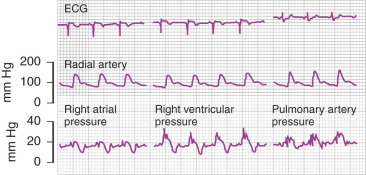
Đặc điểm huyết động của nhồi máu thất phải (Bảng 1) là giảm cung lượng tim, tăng áp lực nhĩ phải (>10 mm Hg), tăng áp lực tâm trương thất phải và giảm áp lực tâm thu thất phải.²⁸⁻³⁰ Có sự cân bằng áp lực tâm trương giữa thất phải và thất trái, như trong chèn ép tim và tỷ lệ giữa áp lực nhĩ phải và áp lực mao mạch phổi bít tăng lên. Tỷ lệ này, thường nhỏ hơn 0,65, thường lớn hơn 0,8 trong NMTP.²⁸ Đường biểu diễn thất phải cho thấy đỉnh chậm, giảm và thường hai pha, cho thấy suy thất phải tâm thu.¹⁶ Suy thất phải tâm trương cũng được biểu hiện bằng mẫu dip và plateau trên đường biểu diễn áp lực thất phải. Trong hầu hết các nghiên cứu, các đường biểu diễn huyết động cho thấy giảm độ dốc x với độ dốc y nổi bật, gợi ý giảm độ đàn hồi của thất phải, như thấy trong co thắt màng ngoài tim (Hình 1).¹⁸,²⁸⁻³² Mặc dù các tiêu chuẩn huyết động cho NMTP thường có mặt khi nhập viện, bù thể tích có thể làm tăng khả năng xác định các bất thường này ở một số bệnh nhân.²⁹
Bảng 1: Các phát hiện huyết động trong trường hợp nhồi máu cơ tim thất phải
| Phát hiện huyết động | Mô tả |
|---|---|
| Áp lực nhĩ phải | Tăng cao (>10 mm Hg) |
| Tỷ lệ áp lực nhĩ phải/áp lực mao mạch phổi bít | >0.8 |
| Kiểu tĩnh mạch cổ | Không đàn hồi (sóng y rõ rệt) |
| Kiểu áp lực tâm trương thất phải | Dạng dip và plateau |
| Áp lực tâm thu thất phải | Giảm và chậm (thường hai đỉnh) |
| Cung lượng tim | Giảm |
| Huyết áp | Hạ huyết áp |
Hình 1. Đường cong huyết động trong nhồi máu cơ tim thất phải (NMTP).
Kiểu không đàn hồi của NMTP, với áp lực nhĩ phải tăng cao, sóng y sâu trong đường ghi nhĩ, kiểu tâm trương dip và plateau ở thất phải và áp lực động mạch phổi tương đối thấp.
(Từ Lorrell B, Leinbach RC, Pohost GM, và cộng sự. Nhồi máu thất phải: chẩn đoán lâm sàng và phân biệt với chèn ép tim và co thắt màng ngoài tim. Am J Cardiol. 1979;43:465–471.)
BIỂU HIỆN LÂM SÀNG
NMTP có ý nghĩa lâm sàng thường xảy ra ở những bệnh nhân có nhồi máu cơ tim thành dưới-sau của thất trái đồng thời, và nhiều triệu chứng trùng lặp. Các nghiên cứu khám nghiệm tử thi cho thấy NMTP xảy ra gần như độc quyền ở bệnh nhân có nhồi máu cơ tim xuyên thành vách sau.³³ Kích thước của nhồi máu thất trái không tương quan với kích thước nhồi máu thất phải. Tuy nhiên, kích thước của nhồi máu thất phải ảnh hưởng đến mức độ nghiêm trọng của rối loạn chức năng thất phải và biểu hiện.²¹ Điều đặc biệt ở NMTP là sự xuất hiện của hội chứng suy thất phải tâm trương và tâm thu mà ở dạng cực đoan của nó được đặc trưng bởi ba dấu hiệu: hạ huyết áp có thể tiến triển thành sốc tim, tĩnh mạch cổ nổi và phổi trong.⁴,¹²,¹⁸,³⁴
Khi NMTP có ý nghĩa về mặt huyết động, khám lâm sàng là một phương pháp nhạy để phát hiện. Dell’Italia và cộng sự³⁴ nhận thấy áp lực tĩnh mạch cổ tăng có độ nhạy 88%, với độ đặc hiệu 69% đối với nhồi máu thành dưới có tổn thương thất phải. Dấu hiệu Kussmaul, tăng áp lực tĩnh mạch cổ khi hít vào, được phát hiện có độ nhạy 100% và độ đặc hiệu trong cùng loạt nghiên cứu; Bellamy và cộng sự³⁵ nhận thấy nó có độ nhạy 59% và độ đặc hiệu 89%. Các phát hiện liên quan khác bao gồm tần suất cao của nhịp chậm, block nhĩ thất và loạn nhịp nhĩ, bao gồm nhịp nhanh trên thất và rung nhĩ hoặc cuồng nhĩ. Tiếng tim thứ tư bên phải được mô tả ở 11 trong 16 bệnh nhân trong một loạt nghiên cứu, với 4 trong 16 có tiếng tim thứ ba bên phải.³⁶ Có thể nghe thấy hở van ba lá. Có thể nghe thấy tiếng cọ màng ngoài tim vì nhồi máu ở thất phải mỏng thường là xuyên thành.³²
Chẩn đoán phân biệt bao gồm tràn khí màng phổi áp lực, chèn ép tim, viêm màng ngoài tim co thắt, thuyên tắc phổi và hiếm gặp hơn là bệnh cơ tim Takotsubo biến thể thất phải.³⁷ Khi đầy đủ ba dấu hiệu (hạ huyết áp, tĩnh mạch cổ nổi, phổi trong) và có đoạn ST chênh lên ở các chuyển đạo thành dưới, chẩn đoán là rõ ràng. Một cạm bẫy tiềm ẩn là sự xuất hiện của nhồi máu nhánh thất phải đơn độc, có thể biểu hiện đầy đủ bức tranh lâm sàng của NMTP nhưng không có bằng chứng nhồi máu cơ tim trên điện tâm đồ 12 chuyển đạo tiêu chuẩn²⁶ hoặc có bằng chứng điện tâm đồ của nhồi máu thành trước giả định. Harnett và cộng sự³⁸ gần đây đã trình bày một loạt ca bệnh về hai trường hợp nhồi máu nhánh thất phải đơn độc ban đầu bị bỏ sót trên chụp mạch vành do mẫu điện tâm đồ phù hợp với STEMI thành trước. Do vị trí giải phẫu, NMTP đơn độc có thể bắt chước bức tranh lâm sàng và điện tâm đồ của nhồi máu thất trái thành trước. Do đó, ST chênh lên ở chuyển đạo trước ngực mà không có thay đổi đối chiếu và thiếu bệnh lý động mạch vành trái đáng kể nên thúc đẩy chú ý cẩn thận đến nhánh thất phải khi chụp mạch vành (Bảng 2).
Bảng 2: Chẩn đoán phân biệt nhồi máu cơ tim thất phải và hỗ trợ quyết định nhanh
| Chẩn đoán phân biệt | Hỗ trợ quyết định nhanh |
|---|---|
| Chèn ép tim | Loại trừ bằng siêu âm tim |
| Tràn khí màng phổi áp lực | – |
| Thuyên tắc phổi cấp tính | Gợi ý bởi dấu hiệu 60/60, dấu hiệu McConnell trên siêu âm – xác nhận bằng CT phổi |
| Hở van ba lá cấp tính | Loại trừ bằng siêu âm tim, đánh giá viêm nội tâm mạc và sùi |
| Tăng áp phổi với suy thất phải | – |
| Tắc nghẽn do khối u tim phải | Loại trừ bằng siêu âm tim, các kỹ thuật chẩn đoán hình ảnh khác |
| Co thắt/hạn chế | Loại trừ bằng biểu hiện lâm sàng và tiền sử – thường không phải quá trình cấp tính |
| Bệnh cơ tim takotsubo biến thể thất phải | Xem xét nếu động mạch vành bình thường trên chụp mạch |
Thuyên tắc phổi (PE) đôi khi bắt chước NMTP và có thể tạo điều kiện cho NMTP ẩn.³⁹ Ngược lại, NMTP với hình thành huyết khối thứ phát trong thất phải có thể dẫn đến PE. Khó thở thường nặng hơn trong PE; áp lực tâm thu thất phải, áp lực động mạch phổi và sức cản mạch máu phổi thường cao hơn trong PE so với NMTP. Chèn ép tim có thể cấp tính và có thể biểu hiện với ba dấu hiệu tương tự là tĩnh mạch cổ nổi, hạ huyết áp và phổi trong; tuy nhiên, nó có thể dễ dàng phân biệt tại giường bệnh bằng siêu âm tim. Mạch nghịch thường, một dấu hiệu đặc trưng của chèn ép tim, là bất thường trong NMTP, có xu hướng giống co thắt màng ngoài tim hơn.³²
CHẨN ĐOÁN
Chẩn đoán điện tâm đồ
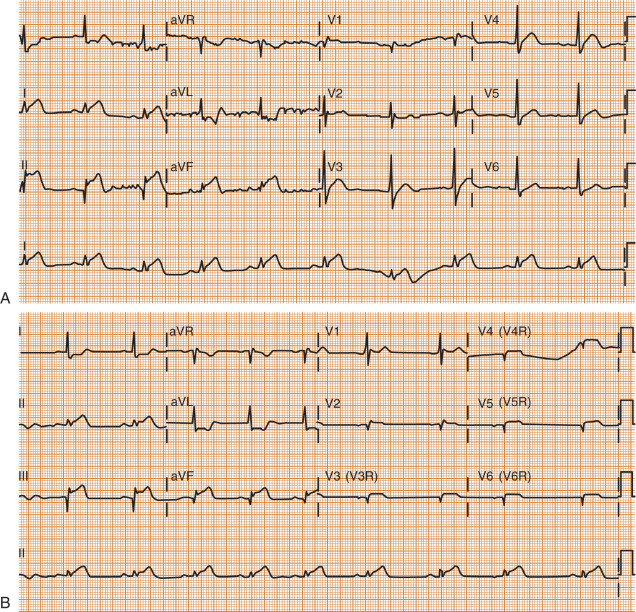
Đoạn ST. Điện tâm đồ vẫn là công cụ hữu ích nhất để chẩn đoán NMTP.⁴⁰ Dấu hiệu đặc trưng của thiếu máu cục bộ thất phải cấp tính là ST chênh lên ở chuyển đạo trước ngực phải, một phát hiện được báo cáo lần đầu tiên vào năm 1976 bởi Erhardt và cộng sự,⁴¹ sử dụng chuyển đạo CR đặt ở khoang liên sườn thứ năm tại đường giữa đòn phải.⁴² Tầm quan trọng của việc thu được các chuyển đạo ngực phải khi nhập viện ở bệnh nhân nghi ngờ nhồi máu cơ tim cấp, đặc biệt là có bằng chứng tổn thương thành dưới, không thể nhấn mạnh quá mức (Hình 2).
Hình 2. (A) Điện tâm đồ 12 chuyển đạo của một người đàn ông 63 tuổi bị khó chịu ở ngực sau khi chạy trên máy chạy bộ, cho thấy ST chênh lên ở chuyển đạo III lớn hơn ở chuyển đạo II; ST chênh xuống ở chuyển đạo I và aVL; và ST chênh lên ở chuyển đạo aVF lớn hơn ST chênh xuống ở chuyển đạo V2. Các phát hiện này gợi ý nhồi máu cơ tim thất phải. (B) Điện tâm đồ 12 chuyển đạo của cùng bệnh nhân trong (A) sử dụng các chuyển đạo trước tim bên phải, cho thấy đoạn ST chênh lên ở các chuyển đạo V3R đến V6R, phù hợp với nhồi máu cơ tim thất phải.
(Từ Nagam MR, Vinson DR, Levis JT. Chẩn đoán ECG: nhồi máu cơ tim thất phải. Perm J. 2017;21:16–105.)
Một số nghiên cứu đã chứng minh rằng ST chênh lên 0,05 mV trở lên (0,5 mm khi sử dụng cài đặt tiêu chuẩn 10 mm/mV) ở chuyển đạo V4R trong bối cảnh nhồi máu thành dưới có độ nhạy và độ đặc hiệu cao cho tổn thương thất phải, được ghi nhận bằng khám nghiệm tử thi⁴² hoặc bằng xạ hình,⁴⁰,⁴³,⁴⁴ siêu âm tim,⁴³ nghiên cứu huyết động,⁴⁰ hoặc chụp mạch.³²,⁴⁴ Hiếm khi ST chênh lên ở V5R hoặc V6R xảy ra mà không có ST chênh lên ở V4R.⁴⁰,⁴³ Zehender và cộng sự²,⁴⁰ đã xác nhận tính hữu ích của ST chênh lên 0,1 mV ở bất kỳ chuyển đạo ngực phải nào (V4R-V6R) trong một loạt 200 bệnh nhân, cho thấy độ nhạy 89% và độ đặc hiệu 83%.
Các phát hiện điện tâm đồ trong NMTP về ST chênh lên ở chuyển đạo trước ngực phải là kết quả của một vector hướng về phía trước và bên phải. Andersen và cộng sự⁴⁵ đã chỉ ra rằng ST chênh lên ở chuyển đạo III vượt quá ở chuyển đạo II (tức là vector đoạn ST hướng về bên phải) có độ nhạy tương đối cao (68%) trong chẩn đoán NMTP. Tiêu chuẩn này có độ đặc hiệu chỉ 11% và giá trị dự đoán dương tính 58% trong loạt nghiên cứu 200 bệnh nhân nhồi máu thành dưới của Zehender nhưng có độ nhạy 95%.⁴⁰
Một số tình huống đặc biệt với các phát hiện điện tâm đồ biến thể có thể gây nhầm lẫn cần được đề cập.
Geft và cộng sự⁴⁶ đã mô tả năm bệnh nhân có ST chênh lên ở chuyển đạo V1 đến V5, khi chụp mạch vành cho thấy tắc RCA và NMTP cấp tính. Cả năm bệnh nhân đều có ST chênh lên tối thiểu hoặc không có ở các chuyển đạo thành dưới. Các tác giả suy đoán rằng trong các trường hợp NMTP thông thường, ST chênh lên ở chuyển đạo V1 đến V5 bị che lấp bởi các lực điện trội của nhồi máu thành dưới-sau, dẫn đến đoạn ST đẳng điện hoặc thậm chí chênh xuống ở trước tim trái. Khi các lực này vắng mặt, do NMTP đơn độc³⁸,⁴⁷ hoặc với tổn thương thành sau tối thiểu, như có thể thấy ở bệnh nhân có tuần hoàn đồng ưu thế,⁴⁶ có thể thấy ST chênh lên ở các chuyển đạo trước ngực trái bắt chước nhồi máu thành trước. Một đặc điểm phân biệt trong nhồi máu thất phải có thể là ST chênh lên cao nhất ở chuyển đạo V1 hoặc V2 và giảm dần về phía chuyển đạo V5, một mẫu ngược với những gì thường thấy trong nhồi máu thành trước.⁴⁶
Nếu tổn thương vách có thể bắt chước NMTP, nhồi máu thành bên trái hoặc nhồi máu thành sau thực sự lớn có thể được dự đoán sẽ triệt tiêu ST chênh lên ở các chuyển đạo trước ngực phải. Các trường hợp âm tính giả như vậy đã được mô tả.⁴⁸,⁴⁹
Hầu hết các nghiên cứu về ST chênh lên ở chuyển đạo trước ngực phải chỉ giới hạn ở bệnh nhân có bằng chứng nhồi máu thành dưới. Trong nhồi máu thành trước, ST chênh lên ở các chuyển đạo trước ngực phải cũng đã được ghi nhận và được phát hiện là có giá trị dự đoán tắc LAD đoạn gần trước nhánh vách đầu tiên, gợi ý rằng ST chênh lên ở chuyển đạo trước ngực phải là kết quả của dòng điện tổn thương vách.⁵⁰ Một đặc điểm phân biệt trong các trường hợp tắc LAD là ST chênh lên có trục hướng sang trái trái ngược với đoạn ST hướng sang phải trong nhồi máu thất phải, như Hurst đã nhấn mạnh.⁵¹ Các nguyên nhân khác gây ST chênh lên ở chuyển đạo trước ngực phải khi không có NMTP bao gồm bệnh màng ngoài tim, block nhánh trái trước và thuyên tắc phổi.⁵²
Diễn biến thời gian của ST chênh lên trong NMTP cần được nhấn mạnh.
Braat và cộng sự⁴³ báo cáo rằng ST chênh lên ở chuyển đạo V4R hồi phục trong vòng 10 giờ sau khi khởi phát đau ngực ở một nửa số bệnh nhân. Klein và cộng sự⁴⁸ cũng báo cáo những phát hiện tương tự. Do đó, điều quan trọng là phải ghi điện tâm đồ bên phải sớm sau khi bệnh nhân nhập viện.
Sóng Q trong nhồi máu thất phải.
Vì bệnh nhân có thể nhập viện sau khi đoạn ST đã trở về đường đẳng điện, các tiêu chí sử dụng sóng Q ở các chuyển đạo trước ngực phải đã được tìm kiếm. Ở người bình thường, hình thái rS luôn hiện diện ở V3R và thường gặp (>90%) ở V4R. Trong một nghiên cứu⁵³ trên bệnh nhân có nhồi máu thất phải được chứng minh qua khám nghiệm tử thi, sự hiện diện của sóng Q ở các chuyển đạo này (dưới dạng QS hoặc QR) có độ đặc hiệu 100% và độ nhạy 78%. Độ đặc hiệu cao (>90%) của sóng Q đã được xác nhận trong loạt nghiên cứu 200 bệnh nhân nhồi máu thành dưới của Zehender.⁴⁰ Trong giai đoạn sớm của nhồi máu, sóng Q vẫn chưa xuất hiện và độ nhạy thấp, đặc biệt là đối với bệnh nhân nhập viện sớm. Ở bệnh nhân nhập viện muộn (>12 giờ sau khi khởi phát triệu chứng), độ nhạy tăng lên 95%.
Block nhánh.
NMTP, đặc biệt khi lan rộng, đã được chứng minh là liên quan đến block nhánh phải không hoàn toàn và thường thoáng qua. Block được cho là xảy ra ở đoạn xa. Vì cũng có thể có ST chênh lên ở vùng trước ngực trong nhồi máu thất phải, block nhánh phải có thể khó phát hiện ở chuyển đạo V1. Kataoka và cộng sự⁵⁴ đã chỉ ra rằng ST-T chênh lên hình vòm ở chuyển đạo V1 gợi ý block nhánh phải tiềm ẩn.
Block nhĩ thất.
Block nhĩ thất đáng kể thường gặp hơn trong nhồi máu thành dưới có tổn thương thất phải.⁵⁵ Sự hiện diện của ST chênh lên ở V4R đã được chứng minh là dự đoán sự phát triển của block nhĩ thất cấp cao, với 48% bệnh nhân trong một nghiên cứu phát triển block nhĩ thất trong 3 ngày đầu tiên của nhồi máu so với chỉ 13% ở những bệnh nhân không có bằng chứng NMTP.⁵⁶ Sau khi block nhĩ thất phát triển trong bối cảnh nhồi máu thất phải, nó có những ý nghĩa quan trọng đối với điều trị. Vì cung lượng tim phụ thuộc vào tiền gánh và chức năng nhĩ phải, việc tạo nhịp thất phải đơn thuần có thể không đủ để cải thiện huyết động.
Rối loạn nhịp tim.
Loạn nhịp nhĩ thường gặp trong NMTP. Do xu hướng cung lượng tim thấp và phụ thuộc tiền gánh, các loạn nhịp này được dung nạp kém và cần được điều trị tích cực. Khuyến cáo sớm sốc điện và điều trị chống loạn nhịp cho rung nhĩ.⁵² Một nghiên cứu trên bệnh nhân NMTP không cho thấy sự gia tăng loạn nhịp thất so với bệnh nhân nhồi máu thành dưới không có tổn thương thất phải.⁵⁷
Ý nghĩa tiên lượng.
Các phát hiện điện tâm đồ về nhồi máu thất phải có ý nghĩa tiên lượng rõ rệt, ngay cả khi không có bất thường huyết động. Trong loạt nghiên cứu 200 bệnh nhân của Zehender và cộng sự,⁵⁸ ST chênh lên ở chuyển đạo V4R được chứng minh qua phân tích hồi quy logistic đa biến là yếu tố dự báo mạnh nhất về tỷ lệ mắc bệnh và tử vong trong bệnh viện. Bệnh nhân nhồi máu thành dưới và ST chênh lên ở V4R có tỷ lệ tử vong 31% so với 6% ở bệnh nhân không có bằng chứng như vậy về tổn thương thất phải. Tương tự, các biến chứng lớn (rung thất, nhịp nhanh thất kéo dài, sốc tim, vỡ tim, block nhĩ thất cấp cao, tái nhồi máu) cũng thường gặp hơn đáng kể (64% so với 28%; P < 0,001) ở bệnh nhân có bằng chứng điện tâm đồ về tổn thương thất phải. Trong một nghiên cứu, sự hiện diện của block nhĩ thất trong nhồi máu thất phải được phát hiện có liên quan đến tỷ lệ tử vong 41%, trong khi tỷ lệ tử vong ở bệnh nhân nhồi máu thành dưới có nhồi máu thất phải nhưng không có block nhĩ thất và ở bệnh nhân nhồi máu thành dưới có block nhĩ thất nhưng không có nhồi máu thất phải chỉ là 11% đến 14%.⁵⁹
Siêu âm tim
Siêu âm tim hai chiều là một công cụ nhanh chóng, sẵn có rộng rãi và giá thành thấp để đánh giá chức năng thất phải. Nó cũng có độ nhạy (80% đến 90%) và độ đặc hiệu (>90%) cao trong việc phát hiện nhồi máu thất phải có ý nghĩa về mặt huyết động.⁶⁰⁻⁶³ Các phát hiện siêu âm tim chính trong NMTP bao gồm giãn thất phải, giảm vận động thất phải, vận động vách bất thường (nghịch thường), vách phẳng,⁶³ và giảm dày vách. Siêu âm Doppler mô cũng cho thấy vận tốc tâm thu đỉnh (S′TDI) và vận tốc tâm trương sớm đỉnh (E′TDI) giảm đáng kể trong NMTP.⁶⁴ Kidawa và cộng sự⁶⁴ cũng sử dụng siêu âm 3D để ước tính phân suất tống máu thất phải (RVEF); mặc dù phương pháp này không tốt hơn TDI trong chẩn đoán NMTP, họ nhận thấy RVEF dưới 51% có độ đặc hiệu và độ nhạy thích hợp cho nhồi máu thất phải (Bảng 3).
Bảng 3: Các phát hiện siêu âm tim trong trường hợp nhồi máu cơ tim thất phải (TP)
| Phát hiện siêu âm tim | Mô tả |
|---|---|
| Thành tự do TP | Giãn và bất thường vận động thành (giảm vận động, mất vận động) |
| Vách liên thất | Phẳng (hình chữ D) và vận động nghịch thường |
| Độ dày vách | Giảm |
| Vận tốc Doppler mô | Giảm vận tốc tâm thu đỉnh (S’) và vận tốc tâm trương sớm đỉnh (E’) |
| Phân suất tống máu TP | Giảm (<51%) |
Siêu âm tim đặc biệt hữu ích trong đánh giá NMTP vì nó cũng cung cấp thông tin về chức năng thất trái, hở van đi kèm và các chẩn đoán thay thế hoặc đồng thời có thể có như chèn ép tim. Siêu âm tim cũng có thể phát hiện các biến chứng quan trọng như hình thành huyết khối hoặc tràn dịch màng ngoài tim. Siêu âm tim tương phản hai chiều có thể giúp phát hiện shunt phải-trái qua lỗ bầu dục thông.⁶⁵ Mặc dù siêu âm tim vẫn là một công cụ không thể thiếu để đánh giá chức năng thất phải, nó vẫn còn khó khăn về mặt kỹ thuật do hình dạng và cấu trúc phức tạp của thất phải, nhu cầu nhiều cửa sổ âm học để hình ảnh hóa hoàn chỉnh, và bản chất thoáng qua của một số bất thường trên siêu âm tim.⁶⁶
Cộng hưởng từ tim mạch
Cộng hưởng từ tim mạch (MRI) tăng cường muộn có độ nhạy cao hơn trong việc phát hiện NMTP so với điện tâm đồ, khám lâm sàng hoặc siêu âm tim. Các phát hiện MRI tim mạch tăng cường muộn về tổn thương thất phải trong giai đoạn cấp tính kéo dài trong 13 tháng, cho thấy phương thức chẩn đoán hình ảnh này có thể dự đoán mức độ tổn thương thất phải không hồi phục trong giai đoạn cấp tính.⁶⁷
ĐIỀU TRỊ
Các mục tiêu điều trị nhồi máu thất phải là hồi sức thể tích để duy trì huyết áp động mạch, ổn định điện học, tái tưới máu và, nếu cần, hỗ trợ cơ học hoặc dược lý và theo dõi huyết động xâm lấn. Bảng 4 tóm tắt các chiến lược điều trị cho bệnh nhân NMTP.
Bảng 4: Chiến lược điều trị nhồi máu cơ tim thất phải
| Chiến lược điều trị | Mô tả |
|---|---|
| Hồi sức thể tích | Mục tiêu: áp lực nhĩ phải 14 mm Hg |
| Ổn định và đồng bộ điện học | Có thể cần tạo nhịp tuần tự nhĩ và thất |
| Liệu pháp tái tưới máu | Sớm, ưu tiên can thiệp mạch vành qua da nguyên phát |
| Hỗ trợ tăng co bóp | Cho tình trạng hạ huyết áp kéo dài với cung lượng thấp (dobutamine, dopamine, norepinephrine) |
| Thiết bị hỗ trợ thất phải | Impella RP, bóng đối xung động mạch chủ, Tandem Heart |
| Theo dõi huyết động xâm lấn |
Hồi sức thể tích
Hồi sức thể tích trong NMTP đòi hỏi cân bằng giữa nhu cầu tiền gánh thất phải đầy đủ và sự suy giảm đổ đầy tâm trương thất trái. Một chỉ số quan trọng trong thuật toán quyết định hồi sức thể tích là sự tham gia của vách liên thất. Thất phải phụ thuộc tiền gánh và trong bối cảnh thiếu máu cục bộ với giảm sự đàn hồi tâm trương, nó có thể được hưởng lợi từ việc tăng tiền gánh. Nếu có giảm thể tích tuần hoàn, có thể có sự cải thiện đáng kể với việc truyền nước muối. Tuy nhiên, khi giãn thất phải đáng kể đã xảy ra, việc tăng thêm tiền gánh thất phải không dẫn đến tăng thể tích tống máu thất phải và có thể làm suy giảm thêm sự đổ đầy thất trái thông qua tăng dịch chuyển vách kết hợp với hạn chế màng ngoài tim.¹⁴ Cung lượng tim và huyết áp động mạch có thể không tăng. Trong các nghiên cứu khác nhau,⁶⁸⁻⁷⁰ việc tăng áp lực nhĩ phải trung bình lên 10 đến 14 mm Hg đã được theo sau bởi sự cải thiện thể tích tống máu và chỉ số công thất phải, nhưng việc tăng thêm đã liên quan đến không cải thiện hoặc thậm chí giảm thể tích tống máu.⁶⁰⁻⁶³ Áp lực mao mạch phổi bít tối ưu tương ứng với chỉ số công thất trái tối đa là 16 mm Hg.⁷¹ Do những hạn chế hẹp này, theo dõi huyết động xâm lấn thường cần thiết để hướng dẫn điều trị.