- Tiêu chuẩn chẩn đoán đái tháo đường theo ADA bao gồm bốn tiêu chí:
- Glucose huyết tương lúc đói ≥7.0 mmol/L (126 mg/dL)
- Glucose huyết tương sau 2 giờ trong OGTT ≥11.1 mmol/L (200 mg/dL)
- HbA1c ≥48 mmol/mol (6.5%)
- Glucose huyết tương bất kỳ ≥11.1 mmol/L (200 mg/dL) kèm triệu chứng tăng đường huyết điển hình
Tiêu chuẩn này giúp chẩn đoán chính xác và sớm, cho phép can thiệp kịp thời. Việc sử dụng nhiều tiêu chí khác nhau tăng độ nhạy của chẩn đoán, đảm bảo không bỏ sót các trường hợp đái tháo đường.
- Đái tháo đường type 1 là bệnh tự miễn đặc trưng bởi phá hủy tế bào beta tuyến tụy, dẫn đến thiếu hụt insulin tuyệt đối.
Quá trình này thường xảy ra nhanh ở trẻ em và thanh thiếu niên, nhưng có thể chậm hơn ở người lớn. Kháng thể kháng đảo tụy (như GAD, IA-2, IAA) thường dương tính và có thể được sử dụng để hỗ trợ chẩn đoán. Hiểu rõ cơ chế bệnh sinh này giúp định hướng điều trị và theo dõi phù hợp.

Bảng phân loại đái tháo đường và các đặc điểm của từng loại
- Metformin là thuốc đầu tay trong điều trị đái tháo đường type 2 theo khuyến cáo của ADA.
Cơ chế hoạt động chính là giảm sản xuất glucose ở gan và tăng nhạy cảm insulin ở mô ngoại vi. Metformin giảm HbA1c trung bình 1-2% (11-22 mmol/mol), cải thiện lipid máu và có thể giúp giảm cân nhẹ. Nó cũng có lợi ích tim mạch và có thể giảm nguy cơ một số loại ung thư. Hiệu quả cao, an toàn và chi phí thấp làm cho metformin trở thành lựa chọn hàng đầu trong điều trị đái tháo đường type 2.
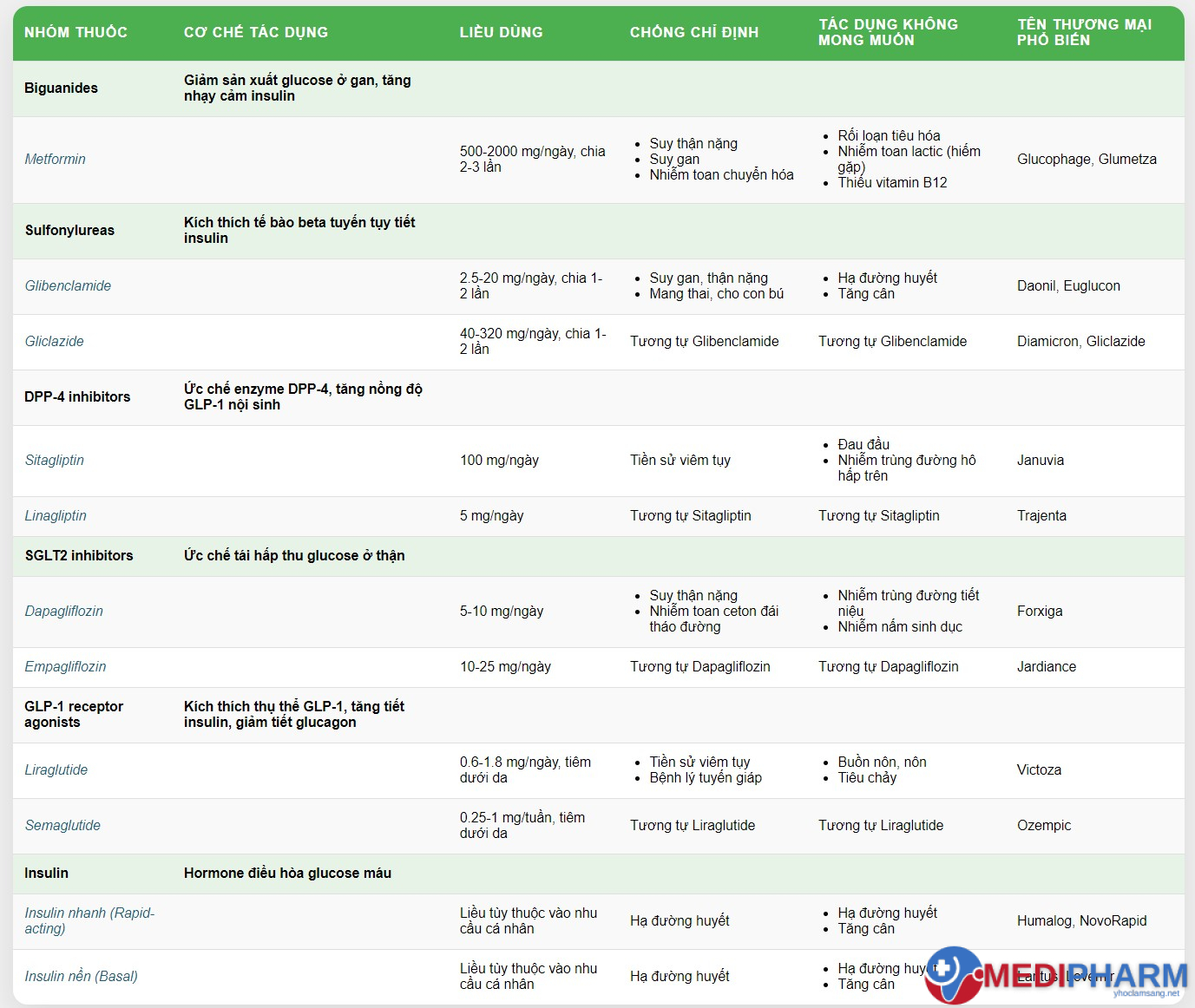
Tổng hợp các nhóm thuốc điều trị đái tháo đường được sử dụng phổ biến hiện nay.
- Đái tháo đường thai kỳ được chẩn đoán khi đáp ứng một trong các tiêu chuẩn sau trong nghiệm pháp dung nạp glucose đường uống 75g:
- Glucose huyết tương lúc đói ≥5.1 mmol/L (92 mg/dL)
- Glucose huyết tương sau 1 giờ ≥10.0 mmol/L (180 mg/dL)
- Glucose huyết tương sau 2 giờ ≥8.5 mmol/L (153 mg/dL)
Chẩn đoán và điều trị kịp thời giúp giảm biến chứng cho mẹ và thai nhi. Đái tháo đường thai kỳ làm tăng nguy cơ tiền sản giật, sinh mổ, và các vấn đề ở trẻ sơ sinh như ngạt, hạ đường huyết, và vàng da. Quản lý tốt đường huyết trong thai kỳ có thể giảm đáng kể các nguy cơ này.
- Thuốc ức chế SGLT2 là nhóm thuốc mới trong điều trị đái tháo đường type 2, hoạt động bằng cách ức chế tái hấp thu glucose ở ống thận.
Cơ chế này dẫn đến tăng bài tiết glucose qua nước tiểu, giảm glucose máu và cân nặng. Ngoài tác dụng hạ đường huyết, Thuốc ức chế SGLT2 còn có lợi ích tim mạch và thận đáng kể. Nghiên cứu EMPA-REG OUTCOME cho thấy empagliflozin giảm 38% tử vong do tim mạch ở bệnh nhân đái tháo đường type 2 có bệnh tim mạch.
- Đái tháo đường type 2 chiếm khoảng 90-95% các trường hợp đái tháo đường ở người lớn.
Bệnh đặc trưng bởi đề kháng insulin và suy giảm chức năng tế bào beta tuyến tụy theo thời gian. Các yếu tố nguy cơ chính bao gồm béo phì, lối sống ít vận động, tiền sử gia đình và tuổi cao. Chẩn đoán sớm và can thiệp kịp thời có thể làm chậm tiến triển của bệnh và giảm nguy cơ biến chứng.
- HbA1c là chỉ số quan trọng để đánh giá kiểm soát đường huyết dài hạn.
HbA1c phản ánh mức glucose máu trung bình trong 2-3 tháng qua. Mục tiêu HbA1c cho hầu hết bệnh nhân đái tháo đường là <53 mmol/mol (7.0%), nhưng có thể được điều chỉnh dựa trên các yếu tố cá nhân như tuổi, thời gian mắc bệnh và bệnh đồng mắc. Giảm HbA1c 1% (11 mmol/mol) làm giảm khoảng 15-20% nguy cơ biến chứng tim mạch.
- Biến chứng mạch máu nhỏ của đái tháo đường bao gồm:
- Bệnh thận đái tháo đường
- Bệnh võng mạc đái tháo đường
- Bệnh thần kinh đái tháo đường
Kiểm soát đường huyết tốt và quản lý các yếu tố nguy cơ như tăng huyết áp và rối loạn lipid máu có thể làm giảm đáng kể nguy cơ và sự tiến triển của các biến chứng này.
- Liệu pháp insulin là nền tảng trong điều trị đái tháo đường type 1 và cần thiết ở nhiều bệnh nhân đái tháo đường type 2.
Các loại insulin bao gồm:
- Insulin tác dụng nhanh (ví dụ: lispro, aspart)
- Insulin tác dụng ngắn (regular insulin)
- Insulin tác dụng trung bình (NPH)
- Insulin tác dụng kéo dài (ví dụ: glargine, detemir)
Lựa chọn phác đồ insulin phụ thuộc vào đặc điểm cá nhân của bệnh nhân, kiểu sinh hoạt và mức độ kiểm soát đường huyết.

Bảng phân loại các loại chế phẩm Insulin và cách sử dụng chung.
- Hạ đường huyết là biến chứng cấp tính quan trọng của điều trị đái tháo đường, đặc biệt ở bệnh nhân sử dụng insulin hoặc sulfonylureas.
Định nghĩa hạ đường huyết:
- Mức 1: Glucose <3.9 mmol/L (70 mg/dL) và ≥3.0 mmol/L (54 mg/dL)
- Mức 2: Glucose <3.0 mmol/L (54 mg/dL)
- Mức 3: Hạ đường huyết nặng, cần sự hỗ trợ của người khác
Giáo dục bệnh nhân về nhận biết và xử trí hạ đường huyết là một phần quan trọng trong quản lý đái tháo đường.
- Bệnh thận đái tháo đường là nguyên nhân hàng đầu gây suy thận giai đoạn cuối ở nhiều quốc gia.
Sàng lọc bệnh thận đái tháo đường bao gồm:
- Đánh giá albumin niệu (tỷ số albumin/creatinine nước tiểu)
- Đo mức lọc cầu thận ước tính (eGFR)
Kiểm soát đường huyết và huyết áp chặt chẽ, cùng với sử dụng thuốc ức chế men chuyển hoặc ức chế thụ thể angiotensin, có thể làm chậm tiến triển của bệnh thận đái tháo đường.
- Bệnh võng mạc đái tháo đường là nguyên nhân hàng đầu gây mù lòa mới mắc ở người trưởng thành.
Khuyến cáo sàng lọc:
- Đái tháo đường type 1: Bắt đầu 5 năm sau chẩn đoán
- Đái tháo đường type 2: Ngay khi chẩn đoán
- Tần suất: Ít nhất mỗi năm một lần, hoặc thường xuyên hơn nếu có bệnh võng mạc
Kiểm soát đường huyết tốt và điều trị sớm (như laser quang đông hoặc tiêm anti-VEGF) có thể ngăn ngừa hoặc làm chậm tiến triển của bệnh võng mạc đái tháo đường.
- Bệnh thần kinh đái tháo đường ảnh hưởng đến khoảng 50% bệnh nhân đái tháo đường lâu năm.
Các dạng chính của bệnh thần kinh đái tháo đường:
- Bệnh thần kinh ngoại biên (phổ biến nhất)
- Bệnh thần kinh tự chủ
- Bệnh thần kinh cơ
- Bệnh thần kinh sọ não
Kiểm soát đường huyết tốt là chiến lược chính để ngăn ngừa và làm chậm tiến triển của bệnh thần kinh đái tháo đường.
- Đái tháo đường làm tăng đáng kể nguy cơ bệnh tim mạch.
Bệnh nhân đái tháo đường có nguy cơ cao mắc:
- Bệnh động mạch vành
- Đột quỵ
- Bệnh động mạch ngoại biên
Quản lý toàn diện các yếu tố nguy cơ tim mạch, bao gồm kiểm soát đường huyết, huyết áp, lipid máu và ngừng hút thuốc, là cần thiết để giảm nguy cơ tim mạch ở bệnh nhân đái tháo đường.
- Thuốc chủ vận thụ thể GLP-1 là nhóm thuốc tiêm có nhiều lợi ích trong điều trị đái tháo đường type 2.
Tác dụng của Thuốc chủ vận thụ thể GLP-1:
- Kích thích tiết insulin phụ thuộc glucose
- Ức chế tiết glucagon
- Làm chậm làm rỗng dạ dày
- Tăng cảm giác no, giúp giảm cân
Ngoài tác dụng hạ đường huyết, một số Thuốc chủ vận thụ thể GLP-1 còn cho thấy lợi ích tim mạch đáng kể trong các nghiên cứu lâm sàng.
- Đái tháo đường type 1 có thể khởi phát ở người lớn và dễ bị chẩn đoán nhầm với type 2.
Đặc điểm của đái tháo đường type 1 khởi phát muộn (LADA):
- Khởi phát từ từ hơn so với đái tháo đường type 1 điển hình
- Có thể không cần insulin ngay lập tức
- Thường có kháng thể tự miễn dương tính (GAD, IA-2, IAA)
Chẩn đoán chính xác rất quan trọng vì bệnh nhân LADA cuối cùng sẽ cần điều trị insulin.
- Bệnh chân đái tháo đường là nguyên nhân hàng đầu gây cắt cụt chi không do chấn thương.
Yếu tố nguy cơ chính của bệnh chân đái tháo đường:
- Bệnh thần kinh ngoại biên
- Bệnh động mạch ngoại biên
- Biến dạng bàn chân
Kiểm tra bàn chân thường xuyên, giáo dục bệnh nhân về chăm sóc bàn chân và kiểm soát tốt đường huyết là các chiến lược quan trọng để ngăn ngừa biến chứng chân đái tháo đường.
- Nhiễm toan ceton đái tháo đường (DKA) là biến chứng cấp tính nguy hiểm của đái tháo đường.
Đặc điểm chẩn đoán DKA:
- Tăng đường huyết (thường >13.9 mmol/L hoặc 250 mg/dL)
- Nhiễm toan chuyển hóa (pH <7.3 hoặc bicarbonate <15 mmol/L)
- Ceton máu và nước tiểu dương tính
Điều trị DKA đòi hỏi bù dịch, insulin, điều chỉnh điện giải và xác định nguyên nhân khởi phát.
- Đái tháo đường type 2 có giai đoạn tiền đái tháo đường, bao gồm rối loạn dung nạp glucose (IGT) và rối loạn glucose máu đói (IFG).
Tiêu chuẩn chẩn đoán tiền đái tháo đường:
- IFG: Glucose máu đói 5.6-6.9 mmol/L (100-125 mg/dL)
- IGT: Glucose máu sau 2 giờ trong OGTT 7.8-11.0 mmol/L (140-199 mg/dL)
Can thiệp lối sống (giảm cân và tăng hoạt động thể lực) có thể làm giảm đáng kể nguy cơ tiến triển từ tiền đái tháo đường thành đái tháo đường type 2.
- Đái tháo đường type 2 ở trẻ em và thanh thiếu niên đang gia tăng song song với tỷ lệ béo phì.
Đặc điểm của đái tháo đường type 2 ở trẻ em:
- Thường khởi phát trong hoặc sau tuổi dậy thì
- Liên quan chặt chẽ với béo phì
- Có thể tiến triển nhanh hơn so với người lớn
Sàng lọc đái tháo đường type 2 được khuyến cáo ở trẻ em béo phì có yếu tố nguy cơ khác như tiền sử gia đình hoặc dấu hiệu kháng insulin.
BÌNH LUẬN